Dans
cardiovasculaire, il y a vasculaire…
Dr P. Jourdain
Cardiologue
au CH R Dubos 95300 Pontoise
Séance de FMC du 1er avril 2010
1. Préambule
1.1.
Les
facteurs de risque en 2010
Avec la
modification des comportements les risques cardiovasculaires ont changé.
L’étude de
l’European Heart portant sur 37 779 sujets et publié en 2005 a montré,
d’une part des disparités importantes en termes d’incidence et prévalence et
d’autres part une modification de la hiérarchie des facteurs de risque :
· De loin, l’hypertension artérielle (62%)
· L’hyperlipidémie ex aequo avec le sexe
masculin (58%)
· Une histoire familiale (43%)
· Le tabac (23%)
· Le diabète (18%)
·

Plus loin l’artérite des membres
inférieurs et les accidents vasculaires cérébraux, y compris les accidents
transitoires.
Les principaux
facteurs de risque non réversibles pour l'athérosclérose
Ils
comprennent l'âge, le sexe masculin et des antécédents familiaux
d'athérosclérose prématurée.
1.2.
Les
principaux facteurs de risque réversibles
Les niveaux anormaux de lipides sériques
Des niveaux
élevés de lipoprotéines à basse densité (LDL) et des niveaux réduits de
lipoprotéines à haute densité (HDL) prédisposent à l'athérosclérose.
Il existe une
association directe et continue entre les niveaux de cholestérol total et LDL-C
et le risque de coronaropathie.
Les niveaux de
HDL sont inversement corrélés au risque de coronaropathie. Les principales
causes de diminution des HDL sont la fumée de cigarette, l'obésité et
l'inactivité physique. Un niveau réduit de HDL est également associé à
l'administration d'androgènes et de stéroïdes apparentés (dont les
anabolisants), les b-bloquants, une hypertriglycéridémie et des facteurs
génétiques.
Le taux de cholestérol et la prévalence de la coronaropathie sont
influencés par des facteurs génétiques et environnementaux (dont le régime).
Les individus ayant des taux de cholestérol sérique bas qui émigrent d'un pays
à basse prévalence de coronaropathie dans un pays à haute prévalence et tendent
à modifier leurs propres habitudes alimentaires acquièrent des niveaux élevés
de cholestérol, associés à une augmentation du risque de maladie coronaire.
Une PA
diastolique ou systolique élevée est un facteur de risque d'accident
cérébrovasculaire, d'IDM et d'insuffisance rénale et cardiaque. Le risque
associé à l'HTA est inférieur dans les sociétés où les taux moyens de
cholestérol sont bas.
Le tabagisme
augmente le risque d'artériopathie périphérique, de coronaropathie, de maladie
cérébrovasculaire, et d'occlusion de prothèse vasculaire ou de pontage après
intervention chirurgicale de reconstruction artérielle. Il existe une relation
dose-effet entre le risque de coronaropathie et le nombre de cigarettes fumées
par jour. L'inhalation passive de fumée de cigarettes peut augmenter le risque
de coronaropathie. Homme et femme sont aussi exposés l'un que l'autre, mais les
risques peuvent être plus élevés chez la femme. La nicotine et les autres
substances chimiques dérivées du tabac sont toxiques pour l'endothélium vasculaire.
Le tabagisme abaisse le HDL-C, augmente le LDL-C ainsi que le taux de CO du
sang (et donc induit une hypoxie endothéliale) et stimule la vasoconstriction
des artères déjà rétrécies par l'athérosclérose.
Il augmente
aussi la réactivité des plaquettes, ce qui favorise la formation de thrombi
plaquettaires. Il augmente la concentration du fibrinogène plasmatique et l'hématocrite,
d'où une augmentation de la viscosité du sang.
Le diabète de
type 1 et de type 2 sont associés à des manifestations athéroscléreuses plus
diffuses et d'apparition plus précoce, se rattachant à un déséquilibre
métabolique généralisé et comprenant une dyslipidémie et la glycosylation du
tissu conjonctif (réaction de Maillard).
L'hyperinsulinémie
altère l'endothélium des vaisseaux.
Le diabète est
un facteur de risque particulièrement important chez la femme et contrecarre
nettement l'effet protecteur des hormones féminines.
Certaines
études ont montré que l'obésité, en particulier l'obésité du tronc chez l'homme,
est un facteur de risque indépendant pour la coronaropathie.
L'hypertriglycéridémie est communément associée à l'obésité, au diabète sucré
et à l'insulinorésistance et semble être un important facteur de risque
indépendant chez les personnes dont les niveaux de LDL ou HDL sont bas et chez
les personnes plus jeunes. Tous les types d'hypertriglycéridémie ne sont pas
susceptibles d'être athérogènes. Les VLDL, plus petites et plus denses,
constituent le facteur de risque le plus important.
De nombreuses
études ont mis en évidence le lien entre un style de vie sédentaire et
l'augmentation du risque de coronaropathie, et d'autres ont démontré qu'une
activité physique régulière pouvait être protectrice.
Par définition
c’est une atteinte athéromateuse d’au moins deux territoires artériels
différents, cliniquement symptomatiques ou asymptomatiques.
De nombreuses
études ont montré une intrication de ces différents facteurs comme le montre
l’image suivante.
2.1.
REACH
Le registre REACH
Il avait pour
objectif global d'améliorer l'évaluation et la prise en charge des accidents
cardiovasculaires cérébraux, des syndromes aigus coronariens et des facteurs de
risque associés pour l'athérothrombose. Incluant plus de 68.000 patients
répartis dans 44 pays et couvrant six régions - Amérique latine, Asie,
Moyen-Orient, Australie, Europe et Amérique du Nord, REACH a impliqué la
participation de plus de 5.000 médecins investigateurs. Il s'agit du registre multinational
le plus important et le plus étendu géographiquement de patients présentant un
risque d'athérothrombose
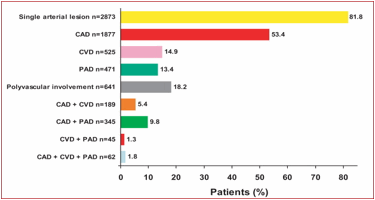
Quelques
chiffres sur les associations
pathologiques
·
Un
quart des patients avec une maladie coronaire (53 % de la population de REACH),
ont une atteinte polyartérielle
·
Un
tiers des patients avec une pathologie cérébrovasculaire (17% de la population
du registre REACH), ont une atteinte polyartérielle, coronarienne et/ou
artérite des MI.
·
La
moitié des malades présentant une AOMI (20% du registre REACH), ont une maladie
polyartérielle. Pour ces malades, les facteurs augmentant le risque (R)
d’ischémie critique sont, par ordre décroissant :
o Le diabète è Rx4
o Le tabac è Rx3
o
Un indice
cheville/bras < 0,7è R x 2,5
o Un âge > 65 ans et l’hyperlipidémie è R x 2
Les événements cardiovasculaires
majeurs (MACE)
Le taux deMACE
(Major Adverse Cardiovascular Events)
est de 11,7% à l'issue d'une année de suivi pour les patients ayant une seule localisation
de la maladie et de 22,3% pour les malades présentant une pathologie polyartérielle.
Les patients
souffrant d'artériopathies périphériques (AOMI) présente un risque plus élevé,
avec un taux de MACE de 22%.
Un effet
multiplicateur…
Il a été
observé que le risque augmentait par paliers chez les patients atteints d'une
maladie athérothrombotique diffuse.
Chez les
patients présentant une pathologie athérothrombotique localisée à un seul territoire,
le taux de MACE était de 11,7%,
tandis qu'il atteignait 28% chez les patients présentant une maladie localisée
à trois territoires.
Quant aux
patients ne présentant aucun antécédent de coronaropathie, maladie vasculaire
cérébrale ou artériopathie périphérique, mais présentant au moins trois
facteurs de risque de développer ces pathologies (tels que diabète,
hypertension artérielle, hypercholestérolémie et tabagisme), environ 5% d'entre
eux présentait un événement cardiovasculaire majeur ou ont été hospitalisés au
cours de l'année.
Ces données
sont présentées dans le tableau résumé ci-dessous.
|
MACE |
Taux
d’événements à un an |
|
Coronaire Cérébrovasculaire AOMI Toutes localisations |
14,1% 13,1% 18,6 % 13,7% |
2.2.
AVC
et coronaires
C’est une
association fréquente. Dans une étude portant sur des patients avec pathologie
neurologique vasculaire, 72% avaient des plaques coronaires, 37% avait une ou
plusieurs sténoses coronariennes et 41% avait des antécédents d’IM.
Ces résultats
sont confirmés par l’étude PRECORIS qui a porté sur des patients âgés de 45 à
75 ans, ayant présenté un accident ischémique cérébral non cardio-emboliques et
asymptomatiques. Dans cette étude 21% des patients avaient une sténose de plus
50% d’au moins une coronaire.
3. Pathologie vasculaire périphérique
3.1.
La
prévalence de l’AOMI
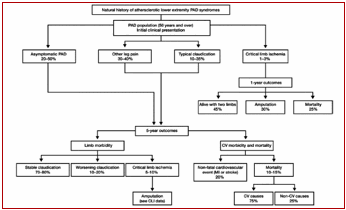
Elle augmente avec l’âge, surtout
après 60 ans. De la classe d’âge de 55-59 ans à celle 70-74 ans, elle passe de
2,5 à 7%.
Les principaux
facteurs de risque sont le diabète et le tabagisme.
L’histoire
naturelle est émaillée de complications comme le résume le tableau ci-dessous.
Il faut savoir
que la claudication intermittente est un symptôme variable avec la quantité
d’effort, les modalités de la marche, l’entraînement et le vécu du patient. Ce
n’est, de ce fait ni un bon marqueur d’ACOMI ni un paramètre quantifiant.
Le diagnostic
clinique comprend la palpation systématique des pouls périphérique et l’auscultation
ilio-fémorale.
La mesure de
l’IPS, même en l’absence de symptômes, en complément de l’examen clinique peut
être utile. La valeur moyenne de l’IPS chez le sujet normal est de 1,10 ± 0,10.
Un IPS > 1,30 traduit une médiacalcose jambière qui est un état artériel
rendant les artères difficilement compressibles ou incompressibles avec un
brassard tensionnel classique notamment en cas de diabète, insuffisance rénale
chronique terminale, grand âge.
3.2.
Penser
à l’anévrysme de l’aorte abdominale (AAA)…
Chez un
patient asymptomatique, il est
important de palper l’aorte abdominale chez les sujets de plus de 65 ans car
cette manœuvre à une sensibilité de 65% pour diagnostiquer un AAA de plus de 50
mm.
4. Cholestérol et CHD
4.1.
Ce
que l’on sait…
On sait depuis
maintenant près de 50 ans que les maladies cardiovasculaires sont associées
avec une augmentation du taux de cholestérol total. L’incidence de pathologie
coronarienne passe de moins de 25 pour mille pour des taux inférieurs à 204
mg/dl à plus de 125 pour des taux supérieurs à 295 mg/dl.
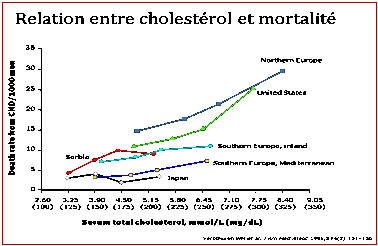
Cette relation entre taux de
cholestérol et mortalité est bien illustrée par la figure ci-dessous
La relation
entre des élévations modérées du taux de cholestérol et la survenue de
complications cardiovasculaires a été clairement établie dans l'étude de
Framingham rapportée en 1971.
Ainsi, sur un
suivi de 14 ans de 2 282 hommes et 2 845 femmes, il a été démontré que le
risque de maladie coronarienne augmente progressivement et indépendamment des
autres facteurs de risque du quartile inférieur au quartile supérieur de la
cholestérolémie totale.49 L'étude prospective MRFIT retrouve un accroissement
de la mortalité cardiovasculaire à 6 ans proportionnel au taux de la
cholestérolémie totale.
La relation
est positive avec le risque d’artériopathie des membres inférieurs mais la
cholestérolémie est un facteur de risque moindre à ce niveau que le tabac ou le
diabète.
La relation
est discutée concernant les accidents vasculaires cérébraux, la cholestérolémie
représentant essentiellement un facteur de risque des AVC ischémiques et liés à
une pathologie carotidienne.
Une
augmentation du HDL-C de 0,01 g/l s’accompagne d’une diminution du risque
coronarien de 2% chez l’homme et de 3% chez la femme.
Il faut
souligner toutefois que la concentration de HDL-C est abaissée par le
tabagisme, l’hypertriglycéridémie, et qu’à l’inverse la consommation d’alcool
et surtout les œstrogènes augmente la concentration de HDL-C.
4.2.
La
prévention secondaire
La preuve
d'une réduction de la survenue d'événements coronariens par des mesures de
prévention secondaire thérapeutiques par les statines a été apportée dans cinq
études : 4S, CARE, LIPID, HPS et PROSPER, etc. avec une réduction des
événements coronariens, des infarctus du myocarde non mortels et de la mortalité
coronarienne.
Ainsi, il
suffit de traiter 1 000 patients pendant 1 an pour éviter neuf infarctus non
mortels, 12 événements coronariens et 6,5 décès coronariens dans l'étude 4S.
4.3.
La
prévention primaire
De même, en
prévention primaire, les études WOSCOPS et AFCAPS/TexCAPS, publiées
respectivement en 1995 et 1998 sur des suivis moyens de 5 ans d'environ 6 600
patients, ont montré qu'une diminution de 26 % du LDL-C entraînait une baisse
de l'incidence des événements coronariens majeurs et que le traitement de 45
patients suffisait pour éviter un événement de ce type.
1.1.
Quel
taux ? Le plus bas possible…
|
NCEP ATP II LDL-C valeurs cibles (modification de 2004) |
||
|
Risque |
Critères Risque à 10 ans de MACE |
Valeur cible LDL-C (mg/dl) è 2004 |
|
Très élevé |
Existence d’une pathologie vasculaire Risque > 20% |
100 è 70 |
|
Élevé |
Plus de 2 facteurs de risque Risque 10 à 20% |
130 è 100 |
|
Modéré |
Plus de 2 facteurs de risque Risque < 10% |
130 |
|
Faible |
Moins de 2 facteurs de risque |
160 |
Que ce soit en
prévention secondaire ou primaire, toutes les études convergent, quelque soit
l’âge, vers le même résultat : obtenir des taux de HDL-C les plus bas
possible, comme l’illustre le tableau ci-dessous…
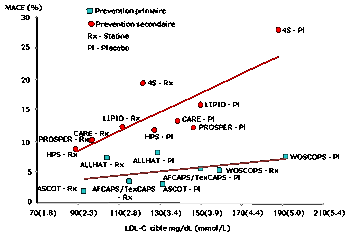
1.2.
L’âge
limite?
Il n’y en a
pas.
L’étude
PROSPER (Statin Benefits Elderly Patients with Average/Low Baseline Cholesterol
Levels - Lancet 2002;360:1623-1630.)
a porté sur des sujets âgés de 70 à 82 ans avec des antécédents CV ou des
facteurs de risque CV.
Une réduction
moyenne de 34% de LDL-C par une statine aboutit à une réduction du risque relative de MACE de 15%.
1.3.
D’autres
bénéfices
Le niveau du
HDL-C est un des éléments prédictifs du risque d’évènements lors d’une
chirurgie vasculaire démontré. De
plus, l’utilisation d’une statine est associée à une diminution du taux
d’événements CV au décours de la chirurgie vasculaire
1.4.
La
réalité en pratique en Europe
Seulement 51%
(31 à 70%) des patients traités sont à l’objectif en matière de taux d’HDL-C.
·
Les
“champions” sont les finlandais.
·
Les
français avec 54% se situent dans la moyenne.
2. Traitement antiagrégant
2.1.
Rappel
L’aspirine
inhibe la cyclo-oxygénase et bloque la formation du thromboxane A2.
Les
thiénopyridines (clopidogrel) se lient au récepteur de l’adénosine, bloquant
l’activation plaquettaire. Cette action est irréversible sans antidote et il
faut attendre 10 jours après arrêt du traitement pour récupérer les fonctions
plaquettaires (renouvellement lent des plaquettes : 10 % par jour).
Les AINS
(ibuprofène) inhibent aussi la cyclo-oxygénase mais de façon réversible.
Les
inhibiteurs de la glycoprotéine GP IIb/IIIa comme l’abciximab (Réopro™), le
tirofiban (Agrastat™) agissent sur la phase finale de l’agrégation plaquettaire
et ne sont utilisés qu’en milieu hospitalier au décours d’une pose de stent.
Le
dipyridamole n’a pas d’efficacité clinique démontrée en monothérapie.
L’association fixe Asasantine-LP™ (200 mg de dipyridamole + 25 mg d’aspirine) à
son AMM en prévention secondaire des AVC/AIT de moins de 3 mois liés à
l’athérosclérose. Avec le dipyridamole (Persantine™), il faire faire attention
au vol coronaire et à l’éventualité de bronchospasme.
2.2.
l’association
clopidrogrel + aspirine…
Les faits
Le clopidogrel
fait mieux que l’aspirine seule dans les lésions d’artérite. Cinq grands essais
totalisant plus de 70 000 patients ont démontré que le clopidogrel, en sus de
l’aspirine, diminue les évènements cardiovasculaires graves versus l’aspirine
seule.
L’étude TRITON
(n =14000) avec le prasugrel (thiénopyridine similaire au clopidogrel mais
d’action + rapide) versus clopidogrel, tous deux en association avec l’aspirine,
a montré une diminution de 20 % du risque relatif d’événements ischémiques
péri-angioplastie au prix d’un surcroît de risque hémorragique lors du suivi.
La durée de prescription de
clopidogrel après pose d’un stent
Deux types de
stents peuvent être insérés
·
Un stent
« nu » comprend un maillage et des matériaux particuliers
·
Un stent
« actif» comprend en plus une substance pharmacologique anti-inflammatoire
et antiproliférative, paclitaxel ou sirolimus.
Avec les
stents, il existe un risque accru de thrombose tardive (9 à 12 mois) par retard
d’endothélialisation d’où la nécessité de maintenir une bithérapie
antiagrégante à long terme :
•
Pour
un stent nu : bithérapie 4 à 6 semaines
•
Pour
un stent actif : bithérapie 6 à 12 mois au moins…
Il existe un
risque théorique de thrombose du stent même à distance de la pose de celui-ci
(1 an) si c’est un stent actif.
3. Notion de Risque CardioVasculaire global
Calcul du
risque cardiovasculaire absolu peut se faire de plusieurs manières
3.1.
Le
modèle de Framingham
Il calcule la
probabilité de présenter un évènement coronarien dans les 10 ans à venir
comprend 7 variables indépendantes : âge, sexe, PA systolique, HDL/CT
total, diabète, HVG.
Il existe
certaines limites comme le type de population, l’absence de nombreux facteurs,
l’existence de certains facteurs continus pris en compte de façon qualitative
(tabac, diabète, HVG).
Pour la
population française, cette méthode nécessite un ajustement (diviser le risque
obtenu par un facteur 2 à 3 selon l’âge et le sexe).
3.2.
Le
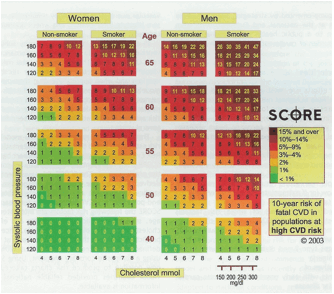
modèle européen SCORE
Il est dérivé
de l’étude de 200 000 individus de 11 pays européens suivis pendant 13 ans. Il
s’agit de tables de couleur estimant le risque de mortalité CV à 10 ans en
fonction de l’âge, du sexe, CT, PA systolique et du tabagisme. Il ne tient pas
compte du diabète, des ATCD familiaux mais il tient compte des caractéristiques
géographiques (population française : modèle bas risque)
3.3.
Pour
une prise en charge globalE
Au-delà du
cholestérol, la prise en charge doit prendre en compte tous les FDRCV, en
particulier :
·
Le
surpoids et l’obésité
·
La
fréquence cardiaque (FC) car dans une population de coronariens stables on a pu
mettre en évidence que la FC était corrélée de façon indépendante et
significative avec la mortalité totale à partir de 77 BPM mais aussi la
mortalité cardiovasculaire à partir de 83 BPM.
4. Chirurgie et patient polyvasculaire
4.1.
Épidémiologie
La prévalence
des maladies cardiovasculaires augmente avec l’âge. Le nombre de patients >
65 ans va augmenter de 25 à 35 % dans les 30 ans à venir. Le nombre des
interventions chirurgicales doublera dans cette tranche d’âge. Enfin, il faut
souligner la forte proportion de patients polyvasculaires après 65 ans
4.2.
La
stratification du risque et bilan préopératoire
Elle est
fonction :
· Des paramètres cliniques (CORE de Boersma
et al JAMA 2001;285:1865-73°
o
Age>70ans
o
Angor
clinique
o
Antécédents
d’IDM
o
Antécédents
d’insuffisance cardiaque
o
Antécédents
d’AVC
o
Diabète
o
Insuffisance
rénale
· Du type de chirurgie vasculaire
o
Haut
risque : la chirurgie valvulaire et aortique ; les revascularisations
des MI
o
Risque
intermédiaire : endarteriectomie carotidienne
· Des symptômes
4.3.
Les
examens complémentaires
De base
Un ECG de
repos à la recherche d’une ischémie, d’une HVG et de troubles du rythme ou de
conduction
Un bilan
biologique standard : NFS, créatininémie, Glycémie, Bilan lipidique
Épreuve d’effort
C’est un
examen d’accès rapide mais pas toujours réalisable en chirurgie vasculaire et
très souvent sous-maximale. Elle a une bonne valeur prédictive négative (VPN) :
90 % mais une faible valeur prédictive positive (VPP).
La scintigraphie
myocardique
C’est un
examen très intéressant si l’épreuve d’effort n’est pas réalisable ou non
contributive. Elle permet une mesure très précise de la fonction VG. Elle a une
VPN très élevée de 99% et une VPP faible de 20%.
L’échographie
de stress permet d’obtenir des renseignements similaires mais est moins
accessible
Le scanner coronaire:
Sa place
précise reste à déterminer. Il faut se rappeler qu’il ne donne pas de
renseignements fonctionnels sur l’ischémie et que son interprétation difficile
en présence de calcifications importantes est délicate. Il est préférable
d’avoir une double lecture radiologue + cardiologue.
La coronarographie
Elle permet
de réaliser un état des lieux précis du réseau coronaire chez les patients à
risque élevé, d’évaluer le risque
de SCA et de préciser la stratégie de revascularisation. Cependant, c’est un
examen souvent techniquement difficile en raison du terrain polyvasculaire qui
nécessite un opérateur entraîné. L’abord radial est à privilégier.
· Des données des examens complémentaires
· De la capacité fonctionnelle du patient
4.4.
Un
encadrement pharmacologique
Il doit comprendre
selon les recommandations de l’HAS, de l’ESC, de l’ACC/AHA des médicaments suivants :
· Un traitement antiagrégant
· Une statine
· Un bêtabloqueur
· Un IEC
Ce traitement
aboutit à une réduction de la morbi-mortalité à 6 mois, surtout en cas
d’atteinte artérielle associée. En pratique, le nombre de patients bénéficiant
de cette prévention secondaire recommandée est encore trop faible :
·
SCA
seul 49%
·
SCA +
AOMI 46%
·
SCA +
AVC 47%
·
SCA +
AOMI +AVC 48%
4.5.
La
revascularisation préopératoire par angioplastie
La question
centrale est quels stents utiliser : les stents nus ou les stents à
libération de drogue active ?
Les meilleurs
résultats sont obtenus avec les stents actifs mais ils nécessitent un
traitement par un traitement combiné de clopidogrel et d’aspirine de 6 mois au
minimum ; idéalement d’un an. Ceci est dû à l’existence d’un risque de
thrombose de stent en cas d’arrêt prématuré du Plavix™ avec les stents actifs.
Les stents nus
sont à privilégier en vue d’une chirurgie vasculaire rapide
5. Conclusions
L’atteinte
polyartérielle est fréquente :
·
1/2
des artériopathies des MI
·
1/3
des cérébrovasculaire
·
1/4
des coronariens
L’atteinte
polyartérielle conditionne le pronostic des patients avec MAE (taux
d’événements X 2-3).
L’atteinte
polyartérielle influence la mortalité à court, moyen et long terme. Les données
sont concordantes quelque soit l’événement athérothrombotique ayant motivé l’hospitalisation
(coronarien, cérébrovasculaire)
Les patients
artériopathes présentent le risque de décès CV le plus élevé (>> local)
Le rôle du
médecin généraliste est important
·
Pour
l’identification et le dépistage des FDR
·
Évaluation
de l’ensemble des FDR du sujet
·
La
recherche de FDR modifiables et non modifiables
·
La
prise en charge d’un FDR identifié fonction de la présence ou non d’autres FDR
·
Pour
personnaliser les stratégies thérapeutiques
·
Pour
l’information et l’éducation du patient et de ses proches du patient
· À sa maladie: score de risque mesuré (?),
objectifs à atteindre
· À son traitement
· Aux signes d’alarme
· Aux modifications de style de vie
Quel que soit
l’âge, la prévention primaire ou secondaire ne peut reposer sur une prise en
charge limitée à l’un des facteurs de risque mais nécessite l’évaluation du
risque cardio-vasculaire global.
Toute
proposition de changement de comportement doit être accompagnée de la mise en
place des conditions de l’appropriation de cette démarche par nos patients.
Plus le risque
est élevé, plus l’intervention sur les facteurs de risque est efficace
notamment en cas d’hypercholestérolémie.
Une fois les
patients avec des contre indications exclus, il ne faut pas, en raison de l’âge
être tenter par une sous prescription.