Les anémies
D’après une conférence du Pr. Agr. Bertrand Arnulf
(Immuno-hématologie - Hôpital Saint Louis)
Séance du 7 avril 2011
1. Généralités
1.1. Définition
Une
anémie est définie par la baisse du taux de
l’hémoglobine du sang circulant par
rapport à des valeurs normales obtenues à partir d’un échantillon le plus large
possible de sujets sains et en tenant compte du sexe et de l’âge. Parallèlement
à cette baisse, on observe le plus souvent un abaissement du nombre de globules
rouges ainsi que de l’hématocrite.
Une anémie est définie par un taux d’hémoglobine
circulante inférieur à :
-
13
g/dl pour un homme
-
12
g/dl pour une femme ou un enfant
-
11
g/dl pour un enfant de moins d’un an
-
14
g/dl pour un nouveau-né
-
10,5
g/dl pour une femme enceinte au 3ème trimestre de sa
grossesse
1.2. Epidémiologie
L’anémie est le problème hématologique le plus fréquent en gériatrie. Les chiffres de prévalence suivants peuvent être proposés pour les sujets âgés de plus de 70 ans : 10 à 15 % des sujets ambulatoires, 25 % des institutionnalisés, 40 à 50 % des hospitalisés sont anémiques.
Elle est due pour un tiers à une carence fer ou une carence en vitamine B12 et folates dans environ 10% des cas. Dans 44% des cas elle est en relation avec une insuffisance rénale, un syndrome inflammatoire ou une néoplasie. Plus rarement, on retrouve une myélodysplasie ou un myélome. Dans un tiers de cas, l’anémie demeure inexpliquée.
1.3. Les examens de base
1.3.1. L’hémogramme
L’hématocrite
Il
représente les volumes relatifs du plasma et des globules rouges. Les valeurs
normales chez homme sont comprises entre 40 et 54% et chez la femme entre 35 et
47%.
La
réticulocytose
Elle sert à apprécier l'état de la production érythrocytaire
de la moelle osseuse et permet d'aboutir au caractère central ou périphérique
de l'anémie.
-
Régénératif :
réticulocytes > 100 000 / mm3 è
périphérique
-
Arégénératif :
réticulocytes < 100 000 / mm3 ècentral.
Le
volume globulaire moyen (VGM)
Il rend compte de la taille des globules rouges (VGM =
Hématocrite / Nombre de GR par mm3).
Le VGM est normalement compris entre 80 et 100 µm3 (fl).
-
VGM
> 100 µm3 macrocytaire.
-
VGM
< 80 µm3 microcytaire.
-
VGM
80 et 100 µm3 normocytaire
La
concentration corpusculaire moyenne en hémoglobine (CCMH)
C’est la quantité d'hémoglobine contenue dans 100 ml
d'hématies qui seraient débarrassées du plasma (CCMH = Taux d'hémoglobine (g/100 ml) /
Hématocrite x 100).
Cette concentration doit être de 32 à 36 g/dl.
-
CCMH normale : anémie normochrome
-
CCMH
abaissée : anémie hypochrome.
La
teneur corpusculaire moyenne en hémoglobine (TCMH)
C’est la quantité moyenne d'hémoglobine contenue dans un
globule rouge
(TCMH = Taux d'hémoglobine / Nombre de GR).
La
teneur se trouve normalement entre 27 et 31 picogrammes.
La
morphologie des hématies
·
Anisocytose
: variation de la dimension
·
Poikilocytose
: variation de la forme (drépanocytose, ovalocytose, élliptocytose, microsphérocytose,
schizocytes, rouleaux
1.3.2. Les autres dosages
La ferritine représente la réserve en fer, la transferrine
ou sidérophiline est la protéine transportant le fer. Deux paramètres sont
utiles : le coefficient de saturation de la transferrine (CST) et sa capacité
totale de fixation de la transferrine (CTF).
Fer sérique + capacité totale de fixation de la transferrine
+ coefficient de saturation Ou
ferritinémie
Les
dosages de l’acide folique érythrocytaire et celui de la Vitamine 12 apportent des informations
supplémentaires.
Un test
de Coombs ou un test à l'antiglobuline permet la détection des anticorps
incomplets grâce à l'action d'un sérum hétérologue anti-immunoglobulines qui
provoque l'agglutination et oriente ou non vers une anémie hémolytique
auto-immune.
1.4. Examens éventuels après le bilan initial
Selon les cas, une cascade d’autres examens peut être envisagée au cas par cas
- Myélogramme ou biopsie médullaire,
- Bilan thyroïdien,
- Exploration digestive : fibroscopie gastrique ou coloscopie
1.5. Présentation des anémies
Il faut apprécier degré d'urgence en fonction de la tolérance et de la cause. La tolérance dépend de l’abondance et de la rapidité d'installation.
La symptomatologie est variable selon l’intensité et l’installation :
− Pâleur, asthénie
− Polypnée, tachycardie d’effort, puis même au repos
− Céphalées, vertiges, bourdonnements d’oreille, mouches volantes
− Si anémie aiguë, hypotension, voire collapsus
Les modes d’adaptation à l’anémie sont de différentes natures
− Adaptation cardiovasculaire (rapide)
o Vasoconstriction périphérique
o Augmentation du débit cardiaque
− Adaptation intra érythrocytaire (rapide)
o Diminution de l’affinité de l’Hb pour l’oxygène,
o Meilleur relargage vers les tissus
o Adaptation très rapide
− Augmentation de production médullaire (plus lente) è dépend de la cause
2. Hématopoïèse
2.2. En bref…
C’est
la production quotidienne de
- 100
à 250 milliards de globules rouges dont la durée de vie est 120 jours
- 70
à 150 milliards de plaquettes, dont la durée de vie est 7 jours
- 50 milliards de
polynucléaires, dont la durée de vie est 24 heures

Les facteurs de croissance
hématopoïétiques correspondent à des
« hormones » de l’hématopoïèse. On
distingue les facteurs agissant
−
De façon précoce: « Stem
Cell Factor », cytokines (interleukines)
o
Sur la différenciation terminale
(« Colony Stimulating Factor ») : M-CSF: Macrophage, GM-CSF:
Granulocyte/Macrophage, G-CSF: Granulocyte, érythropoïétine (EPO): globules
rouges et thrombopoïétine (TPO): plaquettes
−
Leur
point d’impact sur l’hématopoïèse est résumé par le schéma suivant :
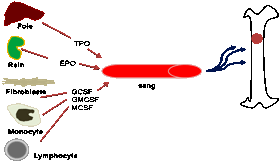
2.3. Régulation de l’érythropoïèse
2.3.1. L’érythropoïèse
C’est
l'ensemble des mécanismes qui concourent à la formation des érythrocytes. Environ,
200 milliards d’hématies sont ainsi fabriquées par jour, soit 2 millions par
seconde. Elle a pour finalité d’assurer le maintien d’un stock hémoglobinique
constant en produisant à chaque instant un nombre de réticulocytes équivalent
au nombre d'hématies phagocytées lors de l'hémolyse physiologique.
Physiologiquement,
la formation des érythrocytes est continue. En cas de besoin, les capacités d'adaptation
de l'érythropoïèse sont très importantes. En cas de pertes, la production
s'accroît; en cas de transfusions, la production diminue.
2.3.2. La cinétique de l’érythropoïèse
Elle
débute avec le passage en cycle de cellules souches quiescentes grâce à
l'intervention de facteurs de croissance. Les cellules souches érythroïdes
proviennent de la CFU GEMM puis elles perdent les potentialités mégacaryocytaire
et granulocytaire pour devenir des cellules unipotentes, progéniteurs engagées
de façon irréversible vers la lignée érythroïde : BFU E et CFU E.
Les
BFU E (burst forming unit-erythroid) sont les plus immatures. La prolifération
- différenciation des BFU E est également sous la dépendance de l'Interleukine
3 et du GM CSF.
Les CFU-E (colony forming
unit-erythroid) sont plus matures. Elles donnent de petites colonies (< 50
cellules) après 7 jours de cultures. La prolifération - différenciation des CFU
E est sous la dépendance de l'érythropoïétine (EPO).
Les
BFU E aboutissent à la formation terminale d'hématies en 10 à 20 jours, les CFU
E en 5 à 8 jours.
Un
proérythroblaste, à la suite de 4 mitoses, donne en moyenne 16 hématies.
L'érythroblaste
acidophile qui expulse son noyau devient un réticulocyte. Le réticulocyte néoformé
reste 48 heures dans la moelle osseuse puis traverse les sinusoïdes
médullaires, se retrouve dans le sang périphérique où il perd ses ribosomes en
moins de 48 heures pour devenir une hématie mature.
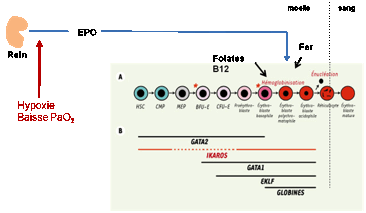
3. Classification des anémies
3.2. Les fausses anémies
Elles
sont le résultat d’une hémodilution dans lesquelles le nombre de GR est normal
mais il y a une expansion du volume plasmatique. Les principales étiologies
sont :
- La grossesse >
2ème trimestre; Hb> 10.5 g/dl
- La splénomégalie
(volumineuse: hypersplénisme)
- Le syndrome des
macromolécules (Ig monoclonales; IgM)
3.3. Anémies microcytaires VGM<80 fl
3.3.1. Généralités
Elles sont la conséquence d’un défaut de synthèse de
l’hémoglobine. Trois grandes catégories sont à distinguer. Les deux premières
sont assez souvent associées avec une tumeur digestive ou une maladie
inflammatoire TD
,
- La carence martiale : diminution du fer sérique, augmentation
de la transferrine, et de la CTF, diminution forte de la ferritine
- Les syndromes inflammatoires : diminution du fer sérique,
diminution de la tranferrine, et de la CTF, diminution de la ferritine
- Les hémoglobinopathies diagnostiquées par l’électrophorèse de l’Hb
(thalassémie α,b)
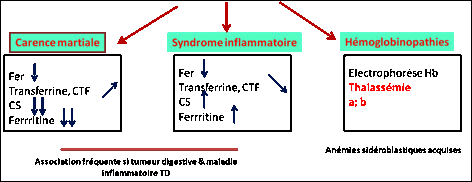
3.3.2. Anémies microcytaires par carence martiale
3.3.2.1. Métabolisme du fer
Les pertes quotidiennes de fer sont de l’ordre d’1 mg. Les apports moyens sont de 10 à 25 mg dont 10% sont absorbés dans le duodénum et libérés des protéines alimentaires.
Le transport du fer est assuré par une protéine transporteuse, la sidérophiline (ou transferrine). La sidérophiline au pôle sanguin de l’entérocyte fixe 2 atomes de fer (duodénum). Le reste du fer est perdu dans les selles avec la desquamation.
Le fer circulant lié à la sidérophiline est délivré pour érythropoïèse et les réserves. S’il y a beaucoup de fer dans l’organisme, la sidérophiline, qui transporte le fer est « saturée » è coefficient de saturation élevé. S’il y a peu de fer, la sidérophiline augmente et délivre le plus vite possible le fer: elle donc peu saturée è coefficient de saturation bas
1 litre de sang= 500mg fer è 3g de fer hémoglobinique au total
Plus de sidérophiline è plus de capacité d'absorption è élevée dans les carences et les
besoins accrus
3.3.2.2. Les causes
Dans plus de 90% cas, c’est une perte sanguine qui est en cause :
− Extrêmement fréquent: 10% des femmes (femme non ménopausée è origine gynécologique)
− Homme : cause digestive, le plus souvent saignement méconnu
− Les autres causes beaucoup plus rares
Les carences d’apport sont plus rares : la malnutrition ou la malabsorption
3.3.2.3. Pour les plus de 65 ans
Une ferritinémie < 45microg/L à une spécificité de
92% pour confirmer une carence martiale. Face à cette situation, une fibro/coloscopie,
en l’absence d’hémorroïdes, identifie une cause dans 70 % des cas :
basse dans 20% des cas, haute dans 60% des cas et dans 16%, rien.
Attention, femme non ménopausée, une fibro face à
une Hb<10g/dl et/ou une ferritine<
20 µg/l.
Il faut savoir que les angiodysplasies ne sont pas détectées
si Hb<10g/dl.
3.3.2.4. Traitement
Après avoir la cause+++, une substitution en fer : 100 à 200 mg par jour de fer ferreux pendant au moins 4 mois permet la restauration du stock de fer. La réparation se fait dans l’ordre suivant : l’anémie, puis l’hypochromie, puis la microcytose et enfin la ferritine
3.4. Anémies non microcytaires VGM>80 fl
3.4.1. Généralités
L’algorithme de décision passe par la mesure du taux
de réticulocytes. Selon les résultats, l’anémie est qualifiée de
-
Régénérative :
réticulocytes > 100 000 / mm3 è
périphérique
-
Arégénérative :
réticulocytes < 100 000 / mm3 ècentral.
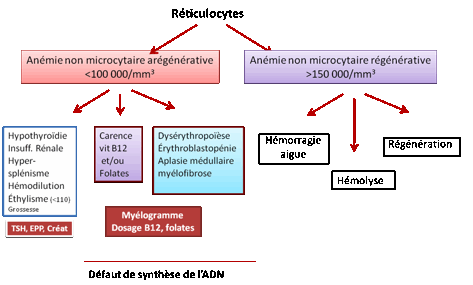
3.4.2. Origine centrale : insuffisance de production médullaire
3.4.2.1. Contexte
Ce
sont des anémies arégénératives;
les réticulocytes sont diminués, voire effondrés selon les cas. Elles peuvent
être quantitatives ou qualitatives. Elles révèlent un trouble de la production
des GR, en raison de:
−
Diminution
de la synthèse de l’Hb (carence en fer) ou de l'ADN (carence en folates ou en B12)
−
Diminution
de la synthèse de l’EPO (insuffisance rénale chronique, syndrome inflammatoire)
−
Atteintes
des progéniteurs des GR, ou de la cellule souche : érythroblastopénie pure
(rare)
−
Augmentation
de la synthèse d’inhibiteurs (TNF) (syndrome inflammatoire)
−
Envahissement
médullaire par une hémopathie maligne, un cancer ou une infection
−
Fibrose
médullaire
−
Syndromes
myélodysplasiques
3.4.2.2. Les Carences en vit B12 et/ou en folates (Vit B9).
Les
carences en vitamine B12
Le métabolisme
de la vitamine B12 passe par sa fixation dans l’estomac au
facteur intrinsèque (FI). Ce FI est secrété par les cellules pariétales
gastriques. Le FI se fixe sur son récepteur au niveau de l’iléon terminal et la
vit B12 est absorbée à ce niveau. Elle est ensuite soit utilisée (moelle
osseuse, cerveau), soit excrétée au niveau rénal, soit stockée dans le foie.
La vitamine B12 est retrouvée dans les protéines animales (foie+++), fruits de mer et laitages.
Cliniquement, il existe un syndrome anémique. Et une atrophie des muqueuses digestives dans la maladie de Biermer. Celle-ci peut se compliquer d’une atteinte neurologique (troubles de la sensibilité profonde, syndrome neuro-anémique, démences possibles).
Le bilan retrouve une anémie macrocytaire arégénérative, une carence en vit B12. Sur le myélogramme il existe une mégaloblastose en raison d’une hémolyse intramédullaire.
Les principales
causes sont
−
Biermer+++, auto-immunité associée
(Thyroïdite)
−
Gastrectomie (carences en 2 à 9 ans),
maladie cœliaque, résection de l’iléon terminal : carence en folates associée
Le traitement passe par une vitaminothérapie B12 en injection IM de 1000 gamma par mois à vie dans la maladie de Biermer ou gastrectomies.
Les
carences en folates
Les folates sont absorbés dans le jéjunum,
puis soit excrétés par le rein, soit utilisés (système nerveux, moelle
osseuse…), soit stockés dans le foie.
Ils sont retrouvés dans foie, légumes verts, céréales, fruits secs…
Cliniquement, il peut exister un syndrome
anémique dans un contexte évocateur.
Il existe une anémie macrocytaire arégénérative et des folates érythrocytaires bas.
Les principales causes sont les carences d’apport, les malabsorptions (atteinte jéjunale ex : maladie de Crohn), les proliférations bactériennes, les LNH, l’alcoolisme notamment aigu. Enfin, certains médicaments peuvent être en cause : methotrexate, Bactrim, hydantoïnes, antirétroviraux…
Le traitement se
fait par une complémentation per os de folates.
3.4.2.3. Les myélodysplasies (SMD)
Il s’agit d’une insuffisance médullaire
qualitative (« anémies réfractaires »)
Par défaut de production de
cellules myéloïdes, commençant par la lignée rouge
Par mort intramédullaire par
anomalies qualitatives
L’évolution se fait vers des cytopénies
ou la transformation en leucémie aiguë.
On distingue
−
L’anémie réfractaire simple
−
L’anémie réfractaire avec excès de blastes (5-20% de myéloblastes)
−
La leucémie myélomonocytaire
chronique
3.4.2.4. Anémie « inexpliquée » du sujet agé > 65 ans
Il s’agit d’un tableau d’anémie modérée > 10.5 g/dl, normocytaire, arégénérative. La TSH est normale, la CL-Créat 30-90 et le frottis sanguin est normal. De plus la CRP, le fer et la vitamine B12 sont normaux.
Les explications avancées actuellement sont :
− Réduction fonction endocrine rénale (érythropoïétine)
− Réduction sécrétion androgènes (homme et femme) : baisse de 1g/dl d’Hb
− Dérégulation production de cytokines inflammatoires (IL6, Hepcidine)
− Défaut de capacité de prolifération des progéniteurs hématopoïétiques ?
− Myélodysplasie « précoce »
Au-delà de 85 ans la cause principale est l’insuffisance rénale +++++
3.4.3. Anémies non microcytaires régénératives
3.4.3.1. Origine périphérique : raccourcissement de la durée de séjour des hématies dans la circulation.
Ces
anémies sont régénératives et la moelle est hyperproductive afin de compenser
la perte des globules rouges.
L’anémie
est normocytaire (parfois discrètement macrocytaires), normochrome, régénérative.
Les réticulocytes sont élevés. Toutefois, un délai de 2 à 3 jours est
nécessaire avant que les réticulocytes ne soient déversés dans la circulation.
Ces anémies relèvent de 2 grandes entités :
−
Les
hémorragies
−
L’hyperhémolyse
(pathologique). Celle-ci peut être, intravasculaire : l’hémolyse se fait dans
la circulation ou extravasculaire
L’algorithme
décisionnel est résumé par le schéma ci-dessous.
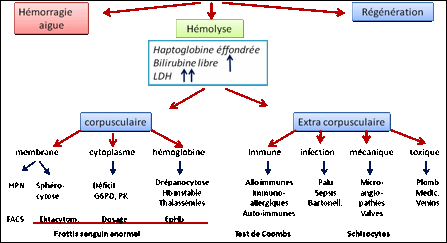
3.4.3.2. Les Anémies Hémolytiques
Le
contexte
Anémie due à une lyse érythrocytaire acquise liée à la présence des auto-anticorps dirigés contre ses propres antigènes. Dans ce cas, la destruction dépassant la capacité de régénération médullaire. Elles peuvent être aiguës ou chroniques. Leur installation est rapide. Elles se rencontrent dans 2 types de situations:
- Hémolyse extravasculaire, intratissulaire è exagération du processus normal è destruction par les macrophages, la rate, la moelle osseuse, le foie
- Hémolyse intravasculaireè processus toujours anormal
La clinique oriente sur l’origine, ATCD, adénopathies, Infection, médicaments…
Le
bilan de base
Il comprend frottis sanguin et un test de
Coombs.
− Haptoglobinémie< 0.5 g/L è inflammation, pathologie hépatique
− Réticulocytes >150 000/m3 è Carence folates, B19 ou infiltration médullaire
− Bilirubinémie libre augmentée è troubles glucuroconjuguaison
− LDH augmentée è Syndrome de lyse…..
Indication
de l’électrophorèse de l’hémoglobine
Microcytose avec ou sans anémie si fer sérique normal
Hémolyse avec drépanocytes, cellules en cibles, grande hypochromie
Adulte sain : Hb A (α2/b2): 97 à 99 % ; Hb A2 (α2/δ2): 1 à 3.5 % ; Hb F (α2/γ2): traces
Présence Hb anormale, S, C, E représente une anomalie qualitative par mutation. Elle est absente dans les thalassémies. Les formes è A et S : hétéro A/S ; S sans A: S/S
Dans la bêta thalassémie il existe une augmentation de HbA2 ou HbF. Dans l’alpha thalassémie, l’EpHb est normale.
Les principales causes
− D’origine corpusculaire
o Anomalie des enzymes: déficit en G6PD, PK
o Anomalie de l’hémoglobine : synthèse d’un variant anormal de l’Hb (thalassémie, drépanocytose)
o Anomalie de la membrane (membranopathies) : elliptocytose, Minkowski-Chauffard
− D’origine extra-corpusculaire
o Toxique : saturnisme...
o Infectieuses : Clostridium Perfringens, paludisme…
o Mécanique : valve cardiaque mécanique (schizocytes)...
o Immunologiques : les plus fréquentes (auto-immune - auto-anticorps, allo-immune - accident transfusion, MHNNé, immuno-allergique
o Hémoglobinurie paroxystique nocturne (maladie de Marchiafava-Micheli)
o
Idiopathiques : les plus
fréquentes
Déficit en glucose 6-phosphate déshydrogénase
C'est l'enzymopathie la plus répandue
qui affecte l'Afrique, la méditerranée, les sépharades et l'Extrême-Orient. Elle
affecte le chromosome X et sa transmission est liée au sexe et affecte les
garçons. Il existe de nombreux variants mutationnels de la G6PD (> 400), de
sévérité variable.
Le mécanisme de l’hémolyse est
sous-tendu par l'absence d'une enzyme clé de la glycolyse aérobie (processus
d’oxydoréduction) mais son déficit ne suffit pas. La "crise" est déclenchée
par élément extérieur (agression oxydante). Les agressions oxydantes
déclenchantes les plus fréquentes sont:
- Les
médicaments : antipaludéens (Gd(-)A): primaquine, les sulfamides, les
quinolones, le CAF, le bleu de méthylène, l'urate oxydase, ...
- Certains
produits chimiques : nitrates, phénylhydrazine, naphtalène,
trinitrotoluène
- Certains
végétaux (Gd(-)B) : fèves
- Des
infections (Gd(-)B) : microbiennes (pneumocoque,..), virales (hépatite,
MNI,..)
- Acidose
diabétique
Le diagnostic se fait à l'occasion
- D'une grande
hémolyse aiguë quelques heures à jours après…
- Le noir
Gd(-)A, souvent à la suite de la prise d’un antipaludéen (asthénie
brutale, subictère, douleurs abdominales, urines porto par
hémoglobinurie).
- Le
méditerranéen Gd(-)B: « favisme », après absorption fèves,
inhalation pollen pendant floraison, ou après toute circonstance oxydante
(tableau sévère d’hémolyse aiguë intravasculaire, douleurs abdominales ou
lombaires, malaise, fièvre, urines porto, état de choc ; parfois
CIVD/anurie)
- Une
hémolyse chronique
Maladie de Minkowski-Chauffard
C’est une microsphérocytose, autosomale dominante et fréquente. La microsphérocytose entraîne une diminution de la déformabilité des hématies et une destruction au niveau splénique. Le diagnostic est établi en montrant une diminution de la résistance osmotique.
Cliniquement, il existe un syndrome
anémique avec ictère, une splénomégalie.
Le traitement est la splénectomie.
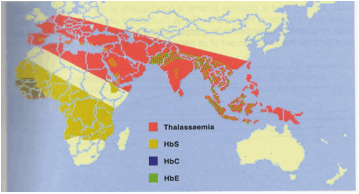
La drépanocytose
C’est une hémoglobinose S par mutation ponctuelle du codon 6 du gène de la b globine, par remplacement de l’acide glutamique par de la valine. Cette mutation entraîne
− Une polymérisation des chaînes à faible pression en O2
− Une déformation en faucille du GR è risque de thrombose des petits vaisseaux
− Une hyperhémolyse
C’est une maladie fréquente. En effet, les formes hétérozygotes, l’allèle est protecteur contre paludisme. Les zones géographiques comprennent l’Afrique (Sénégal, Benin, Cameroun), le bassin Méditerranéen, l’Inde
Les formes hétérozygotes (A/S) sont souvent asymptomatiques. Rarement des thromboses sont observées en cas de baisse profonde PaO2. S’il existe une anémie franche, il faut rechercher d’autres causes (S/C, S/beta thalassémie……)
Pour les formes homozygote (S/S), on observe des crises hémolytiques et des thromboses : infarctus splénique, osseux, intestinaux, une asplénie fonctionnelle associée à des Infection +++ et des embolies graisseuses. Une microangiopathie (rétine, rein) et une cardiopathie peuvent coexister.
Le diagnostic est établi par l’électrophorèse de l’hémoglobine et la découverte d’une hémoglobine S.
Le traitement symptomatique :
hydratation, O2, transfusions, Hydréa™, antibiotiques, antalgiques… Très rares
greffes de moelle.
Les cryoglobulinémies
Ce sont des anémies hémolytiques à
auto-anticorps froids. Elles se présentent sous forme de fréquentes crises
intra-vasculaires, déclenchées ou aggravées par l’exposition au froid. Elles
peuvent être :
- Secondaires
:
- Infections:
forme aiguë, souvent brutale (IgM anti-I ou i) (Mycoplasma Pneumoniae,
listeria, miliaire tuberculeuse, viroses (MNI, CMV, rougeole, oreillons,
grippe,…)
- Hémopathies
lymphoïdes malignes : LLC, LMNH
- Hémoglobinurie
paroxystique a frigore:
hémolysine diphasique; froid: fixation; chaud: hémolyse brutale;
syphilis, virose.
- Idiopathique
:
- Maladie
des agglutinines froides de Dacie (vers 55 ans, hémolyse chronique +
poussées aiguës déclenchées par le froid. Titre élevé d’agglutinines
froides. Souvent IgM anti I. Parfois monoclonale, pic électrophorèse.)
4. Conclusion
Les anémies microcytaires VGM<80 fl è Carence en fer, Inflammation, hémoglobulinopathie
Anémies non microcytaires régénératives è anomalie intrinsèque ou non
Anémies non microcytaires non régénérative è causes centrales ou périphériques
− Défaut de synthèse de l’ADN
− Explorations digestives non contributives
− Très souvent multifactorielles
− Circonstance de découvertes de pathologies bénignes et malignes
Analyse par étapes successives….