DETECTER ET PRENDRE EN CHARGE LES INFECTIONS
RESPIRATOIRES GRAVES
D’après un exposé du Pr Bernard
Maitre, Henri Mondor, CRETEIL
Séance de FMC du 6 janvier 2011
PLAN
1.
Pneumopathies
aigues communautaires
a.
Comment
repérer les patients « graves » ?
b.
Choix
actuel de l’antibiothérapie
2.
Grippe
a.
Expérience
2009-2010
b.
Cas
particulier des surinfections
1.
Pneumopathies
aigues communautaires
Ø Pathologies fréquentes
Incidence 5 à 11 cas/1000 habitants
Ø Pathologies potentiellement sévères
Hospitalisation 22-50 % des cas et mortalité 10-15 %
Réanimation 5-10 % des patients hospitalisés et mortalité : 25-50 %
Causes d’échecs précoces :
— Etude espagnole sur 1383 patients non immunodéprimés Roson et al
Arch Intern Med 2004
— Définition :
absence d’amélioration ou dégradation clinique ou radiologique
ET modification du traitement (ATB ou drainage)
— Résultats : 6 % des cas
— Facteurs associés :
Ø Score
de FINE > 90
Ø Atteinte multilobaire
Ø Légionellose
Ø BG –
Ø Inadéquation de l’antibiothérapie
Absence d’amélioration
— Précoce
— Retardée
Ø Organisme résistant
— Antibiothérapie non adaptée
Ø Epanchement pleural/empyème
Ø « Super » infection nosocomiale
— Pneumonie nosocomiale
— Extra pulmonaire
Ø Non infectieuse
— Pneumopathie organisée chronique
— Erreur diagnostique: embolie pulmonaire, IVG ….
— Médicamenteux
Aggravation ou progression
— Précoce
Ø Sévérité initiale
Ø Microorganisme résistant
Ø Infection métastatique
— Empyème
— Endocardite, méningite, arthrite
Ø Diagnostic inapproprié
— EP, inhalation, SDRA
— Retardée
Ø « Superinfection » nosocomiale
Ø Pneumonie nosocomiale
Ø Extra pulmonaire
Ø Exacerbation de co-morbidités
Ø Maladie non infectieuse intercurrente
— EP
— IDM, (IVG)
— Insuffisance rénale, (Diabète)
— Cancer
— BPCO (non retrouvée dans cette
étude ?)
1.
a. Comment repérer les patients
« graves » ?
Pour l’indication à l’hospitalisation, les critères
proposés par l’AFFSAP sont complexes et difficilement utilisables (cf. Mise au
point AFFSAP/SPIF 06/juin 2010,
ci-dessous).
Les critères de particulière gravité, conduisant à
l’admission en réanimation, sont classiques ; certains sont para-cliniques
cf. Tableau 4, ci-dessous.
![Item 86 - Infections Respiratoires Basses_17_aout 2010 [Mode de compatibilité] - Microsoft Word utilisation non commerciale](pneu-infections-respiratoires-01-11_fichiers/image002.gif)
Mise
au point AFFSAP/SPIF 06/2010,
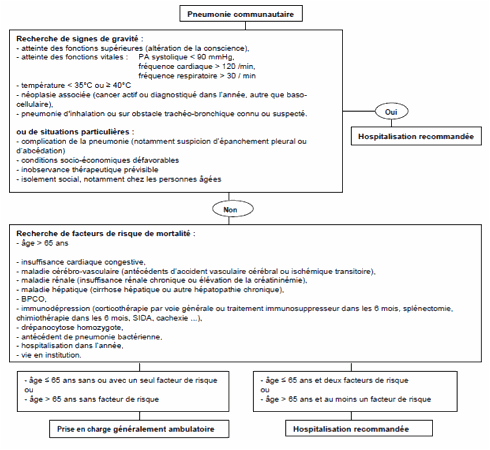
Par
ailleurs, pour aider à la décision de faire hospitaliser ou non le patient, un
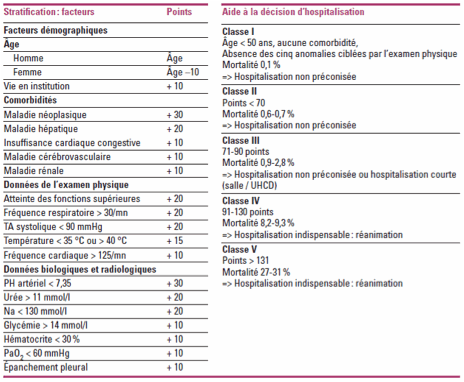
certain nombre de scores ont été établis. Le plus connu et le plus validé est
le score de FINE, publié dans le New England Journal of Medicine en 1997
(cf. ci-dessous). Son objectif initial était économique : déterminer les
ressources de soins nécessaires.
Autre
intérêt, l’intégration de co-morbidités à cette évaluation. Ce score classe les
patients en 5 stades (classes) de gravité, très parallèle au risque de
mortalité. L’âge a un rôle pronostic majeur.
Il a été
testé avec succès sur de très grandes séries, ce qui fait tout sa force, mais
sa complexité le rend difficilement utilisable en pratique.
Le score CURB-65 ou CRB-65, plus simple et
clinique essentiellement. Il semble plus facilement utilisable :
—
Urée > 7 mmol/L
—
FR ≥ 30 cycles/min
—
TAS < 90 mmHg ou TAD ≤ 60 mmHg
—
Age ≥ 65 ans
Ä Score 0 à mortalité 1, 2 %
Ä Score 1-3 à mortalité 31 % à évaluation
à l’hôpital
Score
de FINE
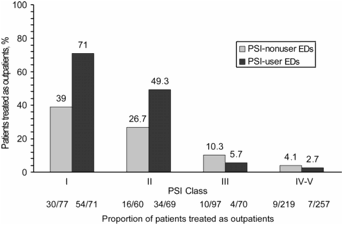
Renaud B et al. Clin Infect Dis. 2007;44:41-49
Cette étude effectuée
dans les SAU d’Ile de France, analyse le pourcentage de patients hospitalisés
selon l’utilisation ou non du score de FINE, pour chacun des 5 stades de
gravité. Elle confirme sont intérêt en particulier économique.

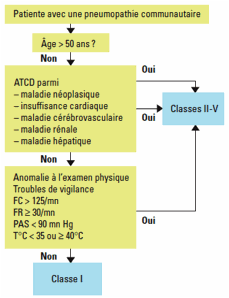
La
simplicité de cet organigramme, qui repose de plus sur des critères cliniques,
semble avoir un intérêt pratique en particulier en ville.
En ce qui concerne les examens complémentaires, un certains nombre de
marqueurs inflammatoires ont été développés pour tenter d’aider la prise en
charge.
La
CRP, mais mieux la Procalcitonine (PCT) et plus récemment le pro-ANP (Atrial
Natriurétique Peptide) semblent avoir un intérêt dans l’aide à la décision, en
particulier dans les services d’urgence. Les 2 derniers seraient assez
spécifiques d’une étiologie bactérienne
Dans tous les cas, la réévaluation à 48h et peut être
plus pertinente à 72h, est impérative.
La Radiographie
Pulmonaire est indispensable en cas de suspicion de pneumonie
— Permet de confirmer le diagnostic
— Permet de rechercher des complications :
Ø Épanchement
Ø Abcès
— Oriente pour la prise en charge
— Permet aussi de « corriger » le tir
en cas de diagnostic alterne
Ø Sauf en cas de doute sur l’évolution clinique,
il n’est pas utile de la refaire la radio à 48h.
Ø Un cliché de contrôle à 3 ou 4 semaine est
souhaitable, pour vérifier la bonne évolution.
Cas Cliniques :
Cas n°1 : H. 62
ans, antécédent de trouble de la conduction auriculo-ventriculaire. T 39,5°C à
début brutal, douleur thoracique droite, opacité alvéolaire systématisée
segmentaire lobaire supérieure droite.
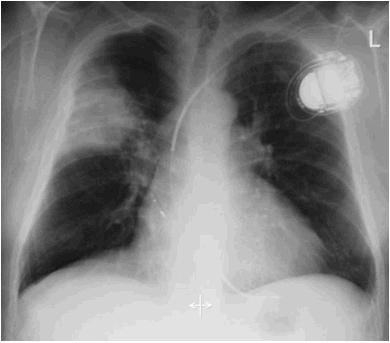
à Aspect typique de PFLA
Cas n°2 : H. 59
ans, alcoolique, dentition en très mauvais état. Fébricule depuis 25 jours
malgré antibiothérapie de 10 jours par Amoxicilline ; expectoration
abondante et fétide.
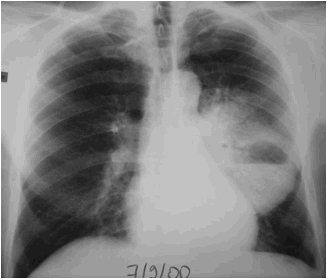
à Abcès Pulmonaire
Cas n° 3 :
F. 62 ans, alcoolique, altération sévère de l’état général, fièvre persistante
malgré une antibiothérapie de 10 jours par Amoxicilline/acide clavulanique,
opacités alvéolaires bilatérales, probable excavation de l’opacité lobaire
supérieure gauche.
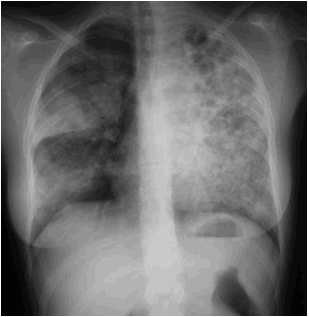
à Tuberculose Pulmonaire
Cas n°4 : H. 50
ans, tabac 50 PA, toux, expectoration purulente et fièvre malgré une
antibiothérapie de 7 jours par Lévofloxacine. Opacité excavée lobaire
supérieure droite.
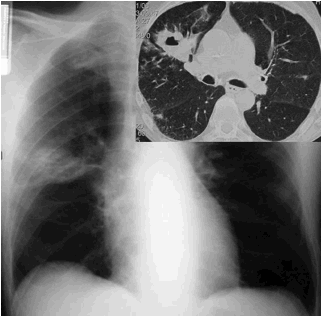
à Cancer Bronchique
Cas n°5 : H. 69 ans, coronarien, hypertendu, BPCO
Dyspnée progressive depuis 10
jours, fièvre oscillante 37°8/39°C malgré une antibiothérapie 7 jours
Amoxicilline/acide clavulanique
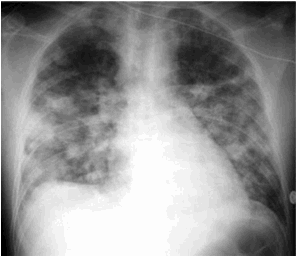
à OAP
& Surinfection à Pyocyanique
1.b. Choix de l’antibiotique au cours de
la pneumonie
Objectifs :
— Actif sur le germe suspecté selon le tableau clinique, le contexte,
les antécédents et le terrain : Pneumocoque+++, germes
atypiques (Mycoplasma pneumoniae, Chlamydia pneumoniae, C. psittaci),
Légionelle, Klebsiella pneumoniae, Haemophilus influenzae, anaérobies
— Diffusant dans le poumon avec des
concentrations tissulaires correctes ou avec une diffusion intracellulaire
(germes atypiques)
— Doit débuter dans les 8 heures (facteur
pronostique majeur)
Recommandations
de l’AFFSAP/SPIF Mise au point 07/2010 http://www.afssaps.fr/var/afssaps_site/storage/original/application/b33b6936699f3fefdd075316c40a0734.pdf
Antibiothérapie probabiliste des Pneumonies Aiguës Communautaires de
l’adulte en ambulatoire, sans signe de gravité :
Remarques :
Ø L’antibiothérapie est une urgence.
Ø Sauf contexte très évocateur, ne pas couvrir
le pneumocoque est une vraie prise de risque.
Ø Les fluroquinolones ne doivent pas être
utilisées si cette famille a été utilisée dans les mois précédents (3 mois)
Ø La telithromycine (Ketek®) a un spectre intéressant,
mais des cas d’hépatites ont été décrits.
Ø La durée de l’antibiothérapie reste discutée.
Ä Environ 8 jours en cas de PFLA à pneumocoque.
Ä 15 jours en cas de germe atypique, 2 à 3
semaines de préférence en cas de légionellose.
Antibiothérapie probabiliste
des PAC non graves, hospitalisés :

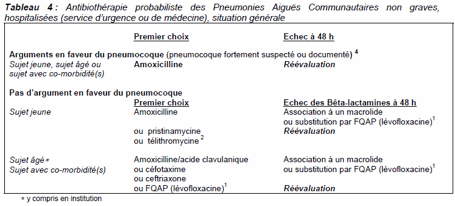
En SI ou REANIMATION : double
ATB actifs s/ pneumocoque + Légionelle ± Pyocyanique

En cas d’exacerbation de
BPCO :
Pour ces patients, les preuves de l’intérêt de
l’antibiothérapie n’existent que pour les pneumonies et les exacerbations qui
ont les critères d’Anthonisen (augmentation de la toux, de la purulence
et du volume des expectorations, de la dyspnée).
Recommandations AFFSAPS
juillet 2011, en cas d’exacerbation de BPCO :
2.
GRIPPE
2.a.
Expérience 2009 - 2010
Répartition des cas signalés à l’InVS
(1er
juillet 2009- 27 janvier 2010)
REVA: Réseau
de Recherche en Ventilation Mécanique (ne surveille pas uniquement la
grippe) :
—
Créé en
2009
—
Services
de réanimation francophones fédérés autour de projets de recherche autour de la
ventilation mécanique
—
Expérience
de l’hémisphère sud a permis d’anticiper l’arrivée de la pandémie
—
Recommandations
de prise en charge ventilatoire du SDRA lié à la grippe A/H1N1
557 patients ont été analysés au cours de la
pandémie, grâce à ce réseau.

Pham T
Brochard L
Brun Buisson C
Facteurs
de risque et présentation clinique :
|
|
Cas confirmés H1N1 (N=557)
|
Décès (N=114)
|
|
Grossesse
|
26 (4.7%)
|
2 (1.8%)
|
|
IMC > 30
|
161 (28.9%)
|
33 (28.9%)
|
|
Asthme/BPCO
|
170 (30.8%)
|
25 (22.5%)
|
|
Diabète
|
68 (12%)
|
16 (14%)
|
|
Insuffisance Cardiaque
|
57 (10.2%)
|
14 (12.6%)
|
|
Immunodépression
|
131 (23.5%)
|
49 (44.1%)
|
|
Age
|
47 ±16
|
53±17
|
|
Pas de facteur de risque
|
157 (28.2%)
|
20 (18%)
|
|
Symptômes avant hosp. (j)
|
4 [2-7]
|
4
|
|
SDRA
|
331 (59.4%)
|
97 (87.4%)
|
|
Pneumonie bactérienne associée
|
151 (27%)
|
36 (32.4%)
|
|
Décompensation BPCO
|
86 (15.4%)
|
16 (14.4%)
|
Ä
Selon ce
réseau, la grossesse et l’immunodépression apparaissaient comme facteurs de
risque de mortalité en réanimation, mais pas l’obésité (contrairement aux
données australiennes), qui était par contre particulièrement fréquente chez
les patients affectés par le H1N1 hospitalisés.
Ä
Il est
remarquable que 18% des décès aient été des patients sans facteur de risque.
Ä
Les
patients étaient hospitalisés en réanimation seulement 4 jours après le début
des symptômes.
Ä
Les
surinfections bactériennes étaient particulièrement fréquentes : 27% des
patients et 32% des patients décédés en réanimation.
Utilisation
d’une suppléance d’organe : L’ECMO a été particulièrement
utilisé
|
|
Données disponibles pour n
des 557 malades
|
N(%)
|
|
Ventilation mécanique
VM invasive
|
555
|
413 (74.5%)
340 (61.3%)
|
|
ECMO
|
555
|
63 (11.4%)
|
|
Vasopresseurs
|
498
|
212 (38.2%)
|
|
Epuration extra-rénale
|
506
|
94 (18.6%)
|
|
Stéroides
Indication : sepsis/ARDS
|
494
|
232 (46%)
132 (26.7%)
|
Facteurs
de risque et décès en fonction de la présentation :
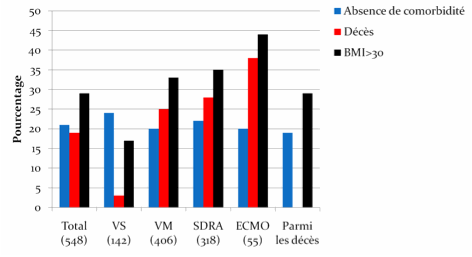
2.b.
Cas particulier des surinfections
Selon le
même réseau REVA (Cuquemelle
E, Brun Buisson C)
Sur 103
patients qui ont pu être analysés (pas d’ATB préalable), 48 avaient une
co-infection bactérienne
—
Documentation
bactériologique :
Ä
Antigénurie
pneumocoque 39,5%
Ä
Hémoculture
39,5%
Ä
PDP 29%
—
Écologie
:
|
germes
|
N=48
|
|
Pneumocoque
|
26
(54%)
|
|
Staphylocoque
doré
|
13
(26%)
|
|
Streptocoque
hémolytique
|
4 (8%)
|
|
Autres
|
6 (12%)
|
—
Antibiothérapie
:
Association
β-lactamines/macrolides (32%) ou fluoroquinolones (40%)
—
Durée :
—
Co-infections
8 jours
—
Pneumonies
virales 7 jours (p=0,02)
—
Traitement
antiviral par oseltamivir (97%), durée médiane de 6 jours
—
Les
co-infections étaient particulièrement fréquentes chez les patients sans
facteurs de risque et les immunodéprimés.
·
Les
co-infections aggravaient le tableau clinique (score IGS III et CURB-65 plus
élevés)
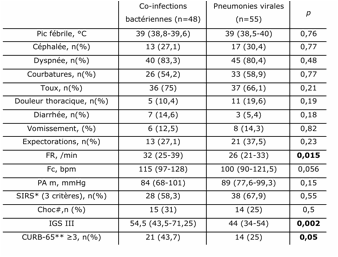
—
Co-infections
bactériennes :
Ä
1/3 des patients
de la cohorte
Ä
50% des
patients n’ayant pas reçu d’antibiotiques préalablement à l’admission
è Sous–estimation des co-infections
—
Évolution défavorable : recours à
la ventilation invasive et/ou décès
—
Distinction
entre les pneumonies virales et les co-infections bactériennes :
–
Biomarqueurs
de l’inflammation : valeurs seuils de PCT à 0,8ng/ml et de CRP à 230mg/l
Bonne
valeur prédictive négative 90%
–
Analyse
multivariée : présence d’une condensation alvéolaire
- Donc devant un tableau de pneumonie communautaire
dans un contexte grippal, diagnostic de co-infection bactérienne peu probable si absence de
condensation alvéolaire et PCT < 0,8ng/ml
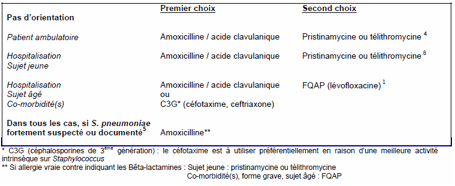
Choix
de l’antibiothérapie des PAC en contexte grippal, hors réanimation :
AFFSAPS 2010
Choix
de l’antibiothérapie des PAC en contexte grippal, en réanimation : AFFSAPS
2010

·
MESSAGES
CLéS
- Appréciation de la gravité sur : constantes (FC,
t°, TA), maladies sous jacentes, âge
- Importance d’avoir rapidement une radiographie:
épanchement, abcès, autres diagnostics
- Rapidité du début du traitement par ATB
- Choix du tt antibiotique suivant le terrain et la
gravité
- Réévaluation à 48-72 heures
- Attention aux surinfections bronchiques au cours
des grippes
![Item 86 - Infections Respiratoires Basses_17_aout 2010 [Mode de compatibilité] - Microsoft Word utilisation non commerciale](pneu-infections-respiratoires-01-11_fichiers/image002.gif)



![]()












