Les stéatopathies non-alcooliques
D’après un exposé du Dr Raluca Pais (Hépatologue Hôpital Pitié-Salpêtrière)
DPC du 6 juin 2013
1. Introduction
Les stéatopathies non alcooliques du foie (non alcoholic fatty liver diseases [NAFLD] pour les Anglo-Saxons) regroupent un ensemble de lésions anatomopathologiques dont le point commun est une accumulation excessive de graisse intrahépatocytaire en l'absence d'une consommation excessive d'alcool.
La stéatose simple (land steatosis) ou pure et la stéatohépatite métabolique non alcoolique (non alcoholic steatohepatitis [NASH] pour les Anglo-Saxons), représente la forme inflammatoire et potentiellement fibrosante de NAFLD pouvant provoquer une cirrhose, sont les principales formes anatomocliniques de NAFLD. La distinction diagnostique est basée sur la présence de signes de souffrance hépatocytaire, ballonisation, nécrose, inflammation, corps de Mallory). Le caractère « non-alcoolique étant définit par une consommation d’alcool < 30 g/j pour les hommes et < 20 g/j pour les femmes.
Il est probable que ces affections, après les maladies alcooliques et virales du foie, occupent, dans un avenir proche, une part importante de la pathologie hépatique. La nomenclature, l'histoire naturelle, la prise en charge diagnostique et thérapeutique des NAFLD ont beaucoup évolué. Cette mise au point se propose d'en faire la synthèse.
2. Historique
La description de la stéatose hépatique est ancienne, depuis plusieurs dizaines d'années. Il en est de même pour les premières descriptions de lésions histologiques associant, à la stéatose, une atteinte inflammatoire et/ou fibrosante d'intensité variable. Ce n'est qu'en 1980 que Ludwig utilisa le terme de « stéatohépatite non alcoolique » (NASH) pour décrire ces lésions histologiques survenant en l'absence d'une consommation excessive d'alcool.
3. Nosologie et classification anatomopathologique
3.1. Nosologie
Les NAFLD regroupent des entités anatomocliniques différentes par leurs caractéristiques et leur pronostic. Elles sont toutes secondaires à un désordre métabolique responsable d'une accumulation excessive d'acides gras dans les cellules hépatiques. Cette surcharge graisseuse hépatique est à l'origine de la stéatose, lésion histologique commune à tous les types de NAFLD.
La NASH, en dehors de sa définition histologique, se distingue des autres NAFLD par la possibilité de provoquer l'apparition d'une fibrose, voire d'une cirrhose hépatique.
3.2. Classification anatomopathologique
3.2.1. Stéatose hépatique
Sur le plan physiopathologique, la stéatose hépatique est un excès de lipides dans les hépatocytes, supérieur à 5 % du poids du foie. Les lipides le plus souvent concernés sont les triglycérides. La stéatose est le plus souvent consécutive à un apport excessif de graisses et/ou à un défaut de leur élimination par la β-oxydation mitochondriale.
Sur plan de l’histologie, la stéatose se caractérise par l'existence de gouttelettes de graisse dans les hépatocytes. Il existe deux types de stéatose :
La stéatose macrovacuolaire, où la graisse se concentre dans une grande vacuole qui repousse le noyau en périphérie de la cellule. Elle est le plus souvent bénigne et répond à de nombreuses causes.
La stéatose microvacuolaire, où la graisse se situe dans des petites vacuoles intracellulaires sans modifier la position du noyau. Elle a une évolution péjorative en raison de son association à un dysfonctionnement mitochondrial et à des troubles métaboliques.
3.2.2. Stéatohépatite non alcoolique
La NASH associe à une stéatose, le plus souvent macrovacuolaire, une inflammation, une nécrose et une fibrose périsinusoïdale et/ou portale.
La stéatohépatite est ainsi la complication nécrotico-inflammatoire de la stéatose. Plusieurs synonymes désignent également cette pathologie : hépatite diabétique, hépatite stéatosique, maladie pseudoalcoolique du foie.
La stéatose est d'intensité variable et doit atteindre au moins 10 % des hépatocytes pour retenir le diagnostic de stéatohépatite.
Les lésions nécrotico-inflammatoires associent un infiltrat inflammatoire mixte et des signes de souffrance hépatocytaire, aspect ballonné des hépatocytes (ballonnisation hépatocytaire), corps acidophiles, nécrose, apoptose, le plus souvent centrolobulaires (zone 3).
La fibrose est le plus souvent périsinusoïdale.
Il n'y a pas actuellement de consensus pour la graduation et la classification histologiques des NASH.
Le grade histologique reflète l'importance de la stéatose et des lésions nécrotico-inflammatoires. Le stade histologique reflète l'importance de la fibrose
Graduation et stadification des stéatopathies non alcooliques
|
Grade/Stade |
Lésions |
|
|
Grade |
1, minime |
Stéatose 6 à
33 % des lobules, ballonnisation hépatocytaire et inflammation lobulaire
minime, pas d'inflammation portale |
|
2, modérée |
Stéatose 34 à
66 % des lobules, ballonnisation hépatocytaire et inflammation
intralobulaire modérée, inflammation portale mineure à modérée |
|
|
3, sévère |
Stéatose
diffuse supérieure à 66 % des lobules, ballonnisation hépatocytaire
intralobulaire et périportale, inflammation intralobulaire et portale
importante |
|
|
Stade |
1 |
Fibrose
périsinusoïdale focale ou extensive |
|
2 |
Fibrose
périsinusoïdale focale ou extensive et fibrose portale |
|
|
3 |
Fibrose
périsinusoïdale et fibrose portale en pont |
|
|
4 |
Cirrhose |
|
4. Épidémiologie
Il est difficile d'apprécier la prévalence des NAFLD car elles sont souvent asymptomatiques et il faut éliminer d'autres diagnostics ou une consommation excessive d'alcool. Leur diagnostic nécessite une biopsie hépatique.
La prévalence des NAFLD dans la population générale des pays industrialisés est comprise, dans les études post-mortem, entre 20 et 25 %, celle des NASH entre 2 et 5 %.
Dans les études échographiques, la prévalence de la stéatose dans la population générale est comprise entre 15 et 60 %
La stéatose, diagnostiquée par échographie, est le troisième diagnostic en fréquence chez des patients consultant un service d'hépato-gastroentérologie après les hépatites virales chroniques B et C, et la maladie alcoolique du foie.
La prévalence des NAFLD chez les personnes obèses (IMC > 30 kg/m² ; tour de taille 94/80 ou 102/88), est sensiblement plus élevée que dans la population générale. Ainsi, la prévalence des NAFLD, de 10 à 15 % chez les personnes sans surpoids, est comprise entre 70 et 90 % chez les personnes obèses. De manière similaire, la prévalence des NASH, d'environ 3 % chez les personnes sans surpoids, est comprise entre 15 et 20 % chez les personnes obèses.
5. ÉTIOLOGIE
5.1.1. Le contexte
La plupart des études épidémiologiques ont démontré une association significative entre les NAFLD et le syndrome métabolique caractérisé par
· Une obésité tronculaire avec un tour de taille supérieur à 102 cm chez l’homme ou 88 cm chez la femme
· Une hypertension artérielle modérée
· Une hyperglycémie à jeun modérée
· Une élévation des triglycérides plasmatiques modérée
· Une diminution du taux de HDL-cholestérol
5.1.2. Primitive
Les principales sont en relation avec un syndrome d’insulinorésistance « primitif », associé à une obésité, un diabète, une hypertriglycéridémie, une hypertension artérielle, etc.
5.1.3. Secondaires :
Elles sont nombreuses, parmi lesquelles, on peut citer
· Les causes médicamenteuses (tamoxifène, corticoïdes, amiodarone, estrogènes)
· Les hypo ou a-beta-lipoprotéinemies
· La nutrition parentérale totale, perte rapide de poids
· Les causes chirurgicales (anse borgne intestinale, diverticule duodénal)
· Les lipodystrophies (primitives ou iatrogènes : antirétroviraux anti-VIH)
· Certaines maladies rares Wilson, Turner, Weber-Christian, etc.)
· Les toxiques industriels (hydrocarbures, bisphénol)
6. Diagnostic des stéatopathies non alcooliques
6.1. Une classification académique…
Plusieurs auteurs ont proposé trois critères essentiels pour le diagnostic d'une NAFLD :
· La présence d'anomalies histologiques évocatrices du diagnostic de NAFLD, le plus souvent une stéatose isolée ou une NASH
· L'absence d'une consommation excessive d'alcool
· L’absence d'une infection virale B ou C
6.1.1. Des patients asymptomatiques ou pauci-symptomatiques…
Cependant, il est souvent difficile d'obtenir un diagnostic histologique chez une majorité de patients asymptomatiques ; aucun critère objectif connu ne permet d'éliminer formellement une consommation excessive d'alcool.
La plupart des patients ayant une NAFLD sont asymptomatiques. Le diagnostic de la maladie est alors effectué dans des conditions diverses : la découverte d'une anomalie biologique, l'augmentation des transaminases, le plus souvent ; le bilan d'une comorbidité associée, surpoids ou diabète ; l'existence d'un foie hyperéchogène lors d'une échographie hépatique effectuée pour une autre indication.
Lorsque des signes fonctionnels existent, chez moins de 30 % des patients, ils sont le plus souvent non spécifiques et non corrélés à la gravité ou au type de NAFLD, à type d’asthénie et de douleurs de l'hypocondre droit. Très rarement, Il peut s'agir parfois de symptômes plus spécifiques d'une hépatopathie, comme des nausées, une anorexie, un prurit.
6.1.2. Au total, qu’en faut-il y penser et que demander ?
Globalement y penser…
|
Les facteurs de risques |
Les moyens diagnostiques |
|
•
BMI > 25 •
Tour de taille (F 94/80 ou H 102/88) •
TA >
135/85 •
Glycémie>6.1
mmol •
TG > 1.7
mmol •
HDLc < 1/1.3 mmol •
Ferritine 350
µg •
Athéromatose • Familiaux 1er degré |
•
Hépatomégalie : 30 à 40% des cas • é Transaminases : 50 à 90% des cas • Echo pour stéatose • Marqeurs de fibrose (sanguins +
Fibroscan) •
PBH |
La biologie complémentaire
L'hémogramme est normal dans la plupart des cas.
Une augmentation de la glycémie est observée dans 30 à 50 % des cas et témoigne d'une insulinorésistance. Celle-ci peut être mise en évidence par l'augmentation de l'index HOMA (HomeOstasis Model Assessment) (glycémie [μmoles/l] × insulinémie [µUI/l] à jeun / 22,5) au-delà de 1,64.
Il existe une augmentation des triglycérides et du LDL-C dans 20 à 80 % des cas qui témoigne de l'existence d'un syndrome métabolique.
Une augmentation de la ferritine du coefficient de saturation de la transferrine est observée dans 30 à 40 % des NAFLD. Ces perturbations ne sont pas associées à une surcharge hépatique en fer et sont non spécifiques.
L’imagerie
L'échographie hépatique est utile surtout s’il existe quatre signes échographiques évocateurs du diagnostic de NAFLD :
· Une augmentation diffuse de l'échogénicité hépatique du foie lui donnant un aspect brillant ;
· Une augmentation de l'échogénicité du foie par rapport à celle du rein homolatéral ;
· Un aspect flou du contour des vaisseaux ;
· Une atténuation de l'échogénicité du faisceau ultrasonore en profondeur du foie.
La valeur diagnostique de ces quatre critères est bonne, avec une sensibilité de 83 % et une spécificité de 100 %.
L'élastométrie impulsionnelle ultrasonore (Fibroscan®)
Cette technique, non invasive, ambulatoire, repose sur l'appréciation de l'élasticité tissulaire pour en déduire la fibrose hépatique.
Le principe est de donner une impulsion mécanique indolore en regard du foie, produisant une onde de déformation mécanique qui va se propager à travers le foie. Un transducteur échographique suit la progression de l'onde mécanique permettant de connaître la vitesse de propagation, elle-même proportionnelle aux propriétés mécaniques du milieu. Cette vitesse sera d'autant plus élevée que le milieu dans lequel l'onde se propage est dur.
Cette technique permet ainsi d'estimer la dureté hépatique (élasticité), exprimée en kilo Pascal (kPa).
En pratique la réalisation du Fibroscan® est standardisée chez un patient non à jeun, en position allongée dos à plat, le bras droit sous la tête pour dégager l'hypochondre droit. La mesure est réalisée au travers d'un espace intercostal droit à l'intersection de la ligne axillaire moyenne et de la ligne transversale à hauteur de l'appendice xyphoïde. La sonde est appliquée perpendiculairement sur la peau avec un peu de gel et dix mesures sont réalisées en général en moins de trois minutes. La pression exercée par la sonde appliquée par l'examinateur sur la peau est standardisée par un signal lumineux indiqué par l'appareil. Le résultat final est une médiane de toutes les mesures réalisées (spécificité 97 %, sensibilité 100 %, valeur prédictive positive 95 % pour un seuil de 0,6).
6.1.3. En résumé, les méthodes non-invasives
|
Fibrose |
Stéatose |
Stéatohépatite |
|
FibroTest™ ELF Panel Fibromètre Angulo™ |
SteatoTest™ Kotronen™ FLI |
NASHTest CK 18 ? NASH Dg
(CK18, adiponectine) |
6.1.4. La biopsie hépatique
L'histologie, par la ponction-biopsie hépatique (PBH), est indispensable au diagnostic de certitude des NAFLD mais n’est pas un examen de routine.
L'histologie hépatique est le seul examen qui, en permettant d'une part de différencier stéatose d'évolution bénigne et NASH potentiellement fibrogène, et d'autre part d'établir le stade de fibrose, aide à fixer précisément les modalités de prise en charge de l'hépatopathie. Le degré d'engagement thérapeutique, la périodicité du suivi ainsi que la mise en place d'un dépistage de l'hypertension portale et du carcinome hépatocellulaire découlent directement des conclusions de l'examen histologique du foie.
Classifications histologiques et les stades de fibrose sont présentés dans le tableau ci-dessous
|
Classification
de Brunt |
Equivalent
METAVIR |
|
0
Pas de fibrose 1
Perisinusoïdale ou periportale 2
Perisinusoïdale et periportale 3
Fibrose en pont (septale) 4
Cirrhose |
F 0 F 0 ou F 1 F 1 F 2 ou F3 F 4 |
6.1.5. Les facteurs prédictifs
Parmi les patients ayant une NAFLD, plusieurs équipes ont essayé de déterminer des facteurs clinico-biologiques prédictifs de fibrose afin d'élaborer des scores décisionnels à la réalisation d'une PBH.
L'équipe de Ratziu/Païs a proposé un score clinico-biologique comprenant :
· Age > 50 ans
· IMC > 28 kg/m²
· Triglycérides > 1,7 mmol/l
· SGPT/ALAT > deux fois la normale
Lorsque aucun ou un de ces critères étaient présents, la valeur prédictive négative d'avoir une fibrose septale était de 100 %.
7. Évolution des stéatopathies non alcooliques
7.1. L’histoire naturelle
Peu d'études permettent de connaître précisément l'histoire naturelle et l'évolution des NAFLD. Il semble exister plusieurs stades évolutifs :
· La stéatose isolée ;
· La stéatohépatite isolée ;
· La stéatohépatite avec fibrose ;
·
Progression de la fibrose
·
Cirrhose (souvent étiquetée cryptogénétique)
·
Décompensation cirrhotique
·
Transplantation hépatique
·
Cancer du foie
7.2. Le suivi
En pratique on peut recommander
· Le suivi des transaminases
· Une évaluation de la fibrose hépatique par FibroTest™, ELF panel, fibromètre
· Une évaluation du syndrome métabolique : glycémie, HbA1c, lipides, HOMA
· La répétition de la biopsie se fera en réunion de concertation
8. Traitement des stéatopathies non alcooliques du foie
De très nombreuses possibilités thérapeutiques ont été proposées chez les malades ayant une NAFLD mais sont globalement décevantes.
Les principales possibilités thérapeutiques des stéatopathies hépatiques non alcooliques sont présentées dans le tableau ci-dessous.
|
Prise en charge du syndrome métabolique |
Réduction
pondérale : régime alimentaire, activité physique, chirurgie bariatrique Médicaments
hypotenseurs Médicaments
hypolipémiants Médicaments
hypoglycémiants Contrôle de
l'insulinorésistance : metformine, thiazoline-diones |
|
Antioxydants et/ou hépatoprotecteurs |
Vitamine E (essais négatifs) Bétaïne Acide ursodésoxycholique |
|
Contrôle des facteurs aggravants |
Saignées si surcharge en fer Réduction de la consommation d'alcool Suppression des médicaments potentiellement stéatogènes |
|
Prise en charge et traitement d'une cirrhose potentielle |
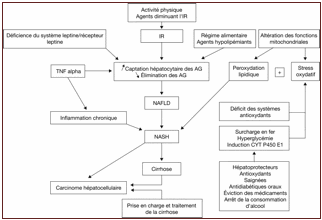
Arbre décisionnel & cibles physiopathologiques des traitements des stéatopathies hépatiques non alcooliques (NAFLD)
Ils ont été utilisés dans le traitement des NAFLD en raison de leur association fréquente (dans 10 à 80 % des cas) à une hypertriglycéridémie. L'efficacité des agents hypolipémiants serait indépendante de leurs propriétés hypolipémiantes, ce qui permettrait leur administration à des doses inférieures à celles recommandées en cas de dyslipidémie.
8.2. Les autres approches
8.2.1. Vitamine E
Les études n’ont pas confirmé l’utilité de la vitamine E (alpha-tocophérol) dans les NAFLD.
8.2.2. L’acide ursodésoxycholique
La posologie recommandée est de 10 à 15 mg/kg/j, la durée du traitement comprise entre 6 semaines et 12 mois.
8.2.3. La bétaïne et la méthionine
Leur forme active est la S-adénosylméthionine (SAM), sont des amines « fournisseurs » du groupement méthyl qui permettent à l'organisme de synthétiser la choline. La bétaïne pourrait être efficace sur les anomalies biochimiques et les lésions histologiques en cas de NAFLD.
8.2.4. Les médicaments diminuant l'insulinorésistance
Il existe deux types de médicaments diminuant l'insulinorésistance : les biguanides (metformine) et les thiazoline-diones ou glitazones (troglitazone, rosiglitazone, pioglitazone).
Le principal mécanisme d'action des biguanides est la diminution de l'exportation hépatique du glucose par réduction de la néoglucogenèse. Ils diminuent également l'insulinorésistance par un mécanisme non totalement élucidé, probablement en partie via l'inhibition de l'action du TNF-alpha et une augmentation du stock mitochondrial en adénosine triphosphate.
L'efficacité de la metformine dans les NAFLD repose sur un modèle animal de souris obèses déficientes pour le gène de synthèse de la leptine (souris ob/ob). Les études n’ont pas confirmé l’efficacité.
Les thiazoline-diones sont les principaux agonistes synthétiques de peroxysome proliferating activating receptors (PPAR), facteur de transcription nucléaire contrôlant la transcription de nombreux gènes impliqués dans le métabolisme lipidique, la sensibilité à l'insuline, les réactions inflammatoires et la carcinogenèse. Les deux molécules avaient une certaine efficacité mais ont été retirées du marché pour des problèmes d’effets secondaires.
8.2.5. La surcharge en fer
Il existe un lien entre la NAFLD et le syndrome de surcharge en fer lié à l'insulinorésistance. Chez des malades obèses atteints de NASH et présentant une surcharge en fer, une déplétion en fer s'accompagne d'une diminution des transaminases.
8.3. Éviter…
En cas de NAFLD, les médicaments comme l'amiodarone, les corticoïdes, les œstrogènes, le tamoxifène, la nifédipine peuvent aggraver les lésions histologiques. Ils doivent, chaque fois que possible, être remplacés par une autre classe thérapeutique.
9. Conclusions
|
|
Efficacité |
Sécurité |
Commentaires |
|
Hygiène de vie |
Modérée |
OUI |
Adhérence |
|
Metformine |
Aucune |
OUI +/- |
Disponible |
|
Acide
ursodésoxycholique |
Actif |
OUI |
Hors AMM |
|
Glitazones |
Actif |
NON |
Retiré du marché |
|
Vitamine E |
Aucune |
OUI +/- |
Disponible |