D’après
une conférence du Dr Chérifa Farez
Endocrinologue – Hôpital Simone Veil Eaubonne
Séance de FMC du 7 octobre 2010
1. HYPERTHYROIDIE
1.1. Définition
L’hyperfonctionnement de la glande thyroïde
accroit la sécrétion des hormones thyroïdiennes, T3 et T4 ce qui entraine une thyrotoxicose.
L’hyperthyroïdie
est clinique lorsque le taux de TSH est diminué et que le taux des hormones périphériques,
T3L et T4, est élevé.
L’hyperthyroïdie est dite fruste lorsque le taux de la TSH est diminué et que celui des hormones périphériques, T3L et T4, est soit normal ou à la limite supérieure.
1.2. Quand évoquer une hyperthyroïdie ?
Les signes thyrotoxiques regroupent l’ensemble des manifestations cliniques de l’hyperthyroïdie :
· Hypertrophie de la glande thyroïde, découverte par la palpation cervicale
· La présence de signes oculaires : irritation oculaire, gonflement des paupières, protrusion des globes oculairesBiologique
1.3. Le bilan
1.3.1. dosage de la TSH
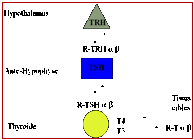 En première intention, c’est le dosage de la TSH.
En première intention, c’est le dosage de la TSH.
La TSH est une hormone hypophysaire qui régule la sécrétion des hormones thyroïdiennes via le récepteur de la TSH (R-TSH).
La TSH circulante est, en général, l’indice le plus sensible de l’imprégnation tissulaire des hormones thyroïdiennes. C’est le paramètre de première intention d’un bilan biologique thyroïdien
Les indications du dosage de la TSH sont :
· Pour affirmer l’euthyroïdie :
· En présence d’un goitre simple ou d’un nodule isolé
· En cas de traitement substitutif dans les hypothyroïdies protothyroïdiennes.
· Pour dépister des dysfonctions thyroïdiennes :
· Chez le nouveau-né
· Lors de la prise de certaines médications
|
TSHî (formes typiques: TSH< 0.02 mU/l) TSH î + T4L ì TSH
î + T4L = Hyperthyroïdie franche Hyperthyroïdie
infraclinique |
1.3.2. Diagnostic étiologique
Il s’appuie sur le dosage des anticorps antithyroïdiens. La démarche étiologique est la suivante :
|
Dosage |
Intérêt |
Informations
complémentaires |
|
Anticorps anti-TPO (thyroïde peroxidase) |
Confirme
une maladie auto-immune |
Maladie de Basedow Hashimoto, Thyroïdite
lymphocytaire ou indolente |
|
Anticorps
anti-R-TSH |
Confirme
maladie de Basedow |
Présents dans 80% des
maladies de Basedow Femmes enceintes +++ |
|
Thyroglobuline |
Thyrotoxicose factice |
ì Dans tous les états
d’hyperfonctionnement, d’où un dosage généralement inutile |
|
Iodémie/Iodurie |
Surcharge iodée actuelle |
|
|
VS, CRP |
Thyroïdite subaiguë de de Quervain |
|
|
Test à la TRH |
Hyperthyroïdies centrales Syndrome de résistance aux hormones
thyroïdiennes |
|
1.3.3. Examens morphologiques
C’est l’échographie thyroïdienne et cervicale avec étude doppler qui est l’examen le plus utile qui permet de préciser :
· Le volume de la thyroïde, d’un goitre ou d’un éventuel nodule
· La structure des formations nodulaires (liquidienne, solide, mixte)
· Le caractère homogène ou hétérogène, l’echogènicité, la présence de ganglions cervicaux…
· Le type de vascularisation : périphérique, centrale, mixte
Scintigraphie est moins utile de nos jours. Son intérêt demeure pour le diagnostic d’un nodule thyroïdien avec TSH basse, d’une hyperthyroïdie de diagnostic difficile ou l’indication à un traitement isotopique.
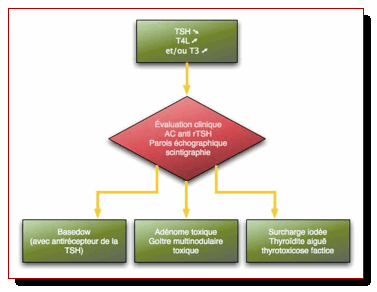
1.4. Étiologies des hypERthyroïdies
1.4.1. Dans le cas général
La maladie de Basedow (Graves dans les manuels anglo-saxons)
Le goitre multinodulaire
L’adénome toxique
Les hyperthyroïdies iatrogènes induites par une surcharge iodée, principalement un traitement par interféron (hépatite C, SEP), par la Cordarone™
L’hyperthyroïdie associée aux thyroïdites :
· Thyroïdite subaiguë de de Quervain : début aigu, douleur, nodule dans un contexte d’infection ORL ou pseudo-grippal
· Thyroïdite du post-partum
· Thyroïdite de Hashimoto
1.4.2. Principales situations de discordance
TSH abaissée mais hormones périphériques normales
· Hyperthyroïdie fruste
· Début d’une thyroïdite ou pathologie iatrogène
· Lors d’un traitement freinateur d’une hyperthyroïdie
TSH augmentée et hormones périphériques normales
· Hyperthyroïdie fruste : refaire le dosage
TSH normale ou abaissée et hormones périphériques abaissées
· Hypothyroïdie centrale nécessitant un bilan hypophysaire
· Panhypopituitarisme idiopathique, tumeur hypophysaire, séquelles de chirurgie hypophysaire
· Maladies systémiques graves ou s’inscrivant dans un contexte de dénutrition ou de cachexie.
· Grossesse aux 2ème ou au 3ème trimestre
TSH normale ou augmentée et hormone périphériques augmentées
· Hyperthyroïdie clinique : adénome thyréotrope, résistance hypophysaire aux hormones thyroïdiennes
· Euthyroïdie ou hypothyroïdie avec résistance généralisée aux hormones thyroïdiennes
· Autres causes : interférences de dosages, amiodarone, maladies systémiques graves
· Syndrome de la T3 basse
· Mécanisme d’adaptation du catabolisme tissulaire
1.5. Tyrotoxicose
1.5.1. Cliniquement
Le tableau clinique est assez stéréotypé avec :
· Des troubles cardio-vasculaires: tachycardie, PA,
· Des troubles neuropsychiques: nervosité, tremblements,
· Une asthénie générale
· Une thermophobie, une polydipsie
· Un amaigrissement avec appétit conservé et des diarrhées.
· Une fonte musculaire
1.5.2. Le bilan
L’examen clinique comprend
· La palpation thyroïde
· Le bilan de l’ophtalmopathie : intensité de l’exophtalmie, importance de la rétraction palpébrale et de l’asynergie, la présence ou non de signes inflammatoires et la limitation des mouvements du globe oculaire.
· Il est important de ne pas passer à côté des signes de gravité qui sont une exophtalmie non réductible, une inocclusion palpébrale, une paralysie oculomotrice, une atteinte du nerf optique et/ou une hypertension intraoculaire
Le bilan complémentaire comprend
· Le diagnostic positif passe par la mesure de la TSHus et du taux de T4L
· Le diagnostic étiologique implique la mesure des anticorps TRAK, la réalisation d’une échographie cervicale et d’une scintigraphie, en cas de doute, qui montrera une hyperfixation diffuse, homogène.
· Dans le cadre d’un bilan, on demandera une NFS.
1.5.3. Quel traitement et quelle surveillance ?
Le traitement standard comprend la prescription d’anxiolytiques, de bêtabloquants et d’un repos.
Les antithyroïdiens de synthèse seront débutés : Néomercazole, PTU, Basdène sans oublier, chez la femme jeune de l’instauration d’une contraception efficace.
Le traitement de l’exophtalmie comprend la prescription de larmes artificielles d’une corticothérapie pulsée. Parfois, il faut avoir recours à une radiothérapie ou à une chirurgie de décompression.
La surveillance est bien codifiée
NFS /7j pendant 1 mois puis tous les mois
TSH et T4l à 4 -6 semaines
En fonction du résultat, après la période aiguë on peut soit diminuer la dose de Néomercazole™ ou adjoindre du Levothyrox™.
La durée du traitement sera de 12 à 18 mois
On n'observe que 30 à 40 % de guérison et les rechutes sont fréquentes. Dans ce contexte, on peut discuter un traitement radical, irathérapie ou chirurgie qui ne doit être réalisée qu’en état d’euthyroïdie.
1.6. Quand évoquer une thyroïdiTe ?
1.6.1. Cliniquement
La TGSA est considérée comme relativement peu fréquente, 5 fois moins que la maladie de Basedow, 15 à 20 fois moins que la thyroïdite de Hashimoto.
La TGSA survient habituellement dans une ambiance « grippale » fébrile, précédée d’une infection des voies aériennes supérieures, accompagnée de myalgies diffuses, ce qui évoque une origine virale, de même que l’existence de petites épidémies.
Aucun symptôme n’est constant, mais les troubles le plus souvent constatés sont :
Les antécédents de rhinopharyngite dans les 30 à 90 jours avant le début de la maladie
La douleur cervicale antérieure irradiant vers la mâchoire et les oreilles, souvent asymétrique au début, se généralisant en quelques jours mais pouvant demeurer latéralisée, d’intensité variable, avec impression de dysphagie
La fièvre dans la moitié des cas avec syndrome grippal et petits signes de thyrotoxicose.
La thyroïde est modérément augmentée de volume, ferme, parfois si douloureuse qu’elle ne peut être palpée.
1.6.2. Le diagnostic
Il est souvent évident cliniquement et est confirmé par la présence d’un syndrome inflammatoire biologique avec élévation de la VS et de la CRP, l’existence d’une hyperthyroïdie modérée pour laquelle la conservation du rapport normal T4/T3 est classique et il n’est pas besoin de réaliser d’autres examens. L’échographie montre un aspect hypoéchogène.
1.6.3. Le traitement
Un anti-inflammatoire : aspirine 1g x 3/j ou AINS et si besoin, un bêta bloquant associé ou non à des anxiolytiques
Parfois, ATS sont nécessaires pendant la phase aiguë thyrotoxique.
1.6.4. Évolution
Il est favorable en quelques semaines. Cependant, il peut y avoir un passage possible en hypothyroïdie transitoire ou définitive.
1.7. Thyroïdites lymphocytaires subaiguës iatrogènes
1.7.1. Les interférons de type I
Ils sont susceptibles d’altérer la fonction et l’immunité thyroïdiennes chez environ 5 % des patients traités78 avec des extrêmes allant de 2,5 à 45,3 % selon les régions et les définitions.
Le tableau habituel est celui d’une thyroïdite silencieuse avec hyperthyroïdie, hypothyroïdie ou les deux successivement, mais il peut aussi s’agir d’une véritable maladie de Basedow.
Le traitement comprend : un bêtabloquant en cas d’hyperthyroïdie par thyroïdite silencieuse, antithyroïdiens de synthèse en cas de maladie de Basedow, thyroxine en cas d’hypothyroïdie avec réévaluation de son indication à distance, la récupération étant fréquente, mais non constante.
1.7.2. Le lithium
Le lithium est capté par la thyroïde et interfère avec la synthèse des hormones thyroïdiennes essentiellement en inhibant la protéolyse de la Tg.
Des hypothyroïdies discrètes et/ou des goitres sont fréquents en cours de traitement.
La surveillance de
la fonction thyroïdienne des patients traités pour une maniacodépressive doit
donc être attentive, une hyperthyroïdie comme une hypothyroïdie pouvant altérer
leur humeur.
1.7.3. Thyroïdites toxiques à l’amiodarone
L’amiodarone interfère avec la fonction thyroïdienne par plusieurs mécanismes.
:
Elle inhibe la monodéiodase de type 1 et perturbe les dosages chez les patients euthyroïdiens (discrètes élévations de la TSH et de la thyroxine libre en début de traitement, mais T3 libre normale)
Il s’agit d’un produit fortement chargé en iode (37 % du poids, apport quotidien de 7 à 21 mg d’iode alors que les apports quotidiens conseillés sont de 150 lg) ; elle est susceptible d’interférer avec
Hyperthyroïdies de type I
Elles surviennent surtout dans les zones de carence iodée et est dû à l’apport d’iode sur une thyroïde dystrophique, mono- ou multinodulaire ou sur une maladie de Basedow latente.
A l’écho on retrouve un goitre ou un nodule fixant à la scintigraphie. Il n’y a pas de syndrome inflammatoire. Le traitement fait appel aux ATS et au traitement de la pathologie.
Hyperthyroïdies de type II
Elles sont est attribuées à la toxicité de l’amiodarone sur les thyréocytes et est responsable d’une thyroïdite ayant un profil subaigu. Il survient sur thyroïde apparemment saine et est indépendant de l’apport iodé environnemental.
L’iodémie et l’iodurie des 24 H sont élevées. La scintigraphie à l’Iode 123 est « blanche ».
Le traitement implique l’arrêt de l’amiodarone, en accord avec le cardiologue et la mise en place d’un traitement symptomatique, y compris, parfois les ATS sont nécessaires. Une corticothérapie P.O. en l’absence de contre-indications peut être proposée. Enfin dans des conditions spécifiques, une plasmaphérèse, une chirurgie ou un traitement par l'iode 131.
Les hypothyroïdies à l’amiodarone
Elles surviennent dans la majorité des cas chez des patients porteurs d’anticorps antithyroïdiens.
Le traitement en est facile, il suffit de substituer l’hypothyroïdie par thyroxine, sans arrêter l’amiodarone qui est souvent indispensable.
1.8. En résumé…
|
Type |
Clinique |
Paraclinique |
|
Adénome
toxique |
Nodule isolé |
Scinti. = nodule hyperfixant et extinction du reste
du parenchyme |
|
Goitre multi hétéro nodulaire toxique |
Goitre hétérogène |
Scinti. = nodules fixant sur parenchyme
hétérogène |
|
Maladie de basedow |
Goitre homogène vasculaire Exophtalmie |
Scinti. = hyperfixation homogène TRAK+ |
|
Surcharge iodée |
RAS |
Scintigraphie blanche |
|
Thyrotoxicose factice |
Profil psychologique particulier |
Scintigraphie blanche Thyroglobuline effondrée |
|
Thyroïdite subaiguë de de Quervain |
Goitre douloureux, fièvre |
Scintigraphie blanche Syndrome inflammatoire Tg élevée |
2. HYPOTHYROÏDIE
2.1. Généralités
Affection très fréquente avec une prévalence de 2 à 3 % de la population générale. Le début est à la cinquantaine. Le rapport femme/homme est de 9/1.
De plus
l’hypothyroïdie du post-partum est très fréquente, touchant 5 à 10% des parturientes.
2.2. Causes
Loge thyroïdienne vide :
· Atrophie post-ménopausique (ou du post-partum)
· Thyroïdectomie
· Traitement radioisotopique ou radiothérapique
· Ectopie thyroïdienne
· Syndrome de résistance à la TSH
· Les séquelles d’irradiation cervicale
Il existe un goitre :
· Une thyroïdite lymphocytaire chronique de type Hashimoto
· Thyroïdite de De Quervain
· Les hypothyroïdies du post-partum dont les 2/3 sont transitoires et se résolvent en 6 à 12 mois
· Surcharge en iode
· Les formes médicamenteuses : Lithium, Interféron …
2.3. Evaluation & traitement
2.3.1. Clinique
Les signes sont non spécifiques : asthénie, frilosité, prise de poids, état dépressif, constipation, peau sèche ou perte de cheveux.
Elle peut être diagnostiquée à l’occasion de la découverte d’une hypercholestérolémie ou d’une bradycardie ou d’un microvoltage à l’ECG.
A
l’examen on peut retrouver, une bradycardie, un œdème périorbitaire, un teint
jaunâtre, un syndrome du canal carpien ou plus rarement un myo-œdème.
2.3.2. Paraclinique
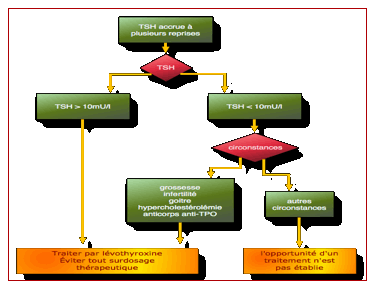
Le diagnostic positif d’hypothyroïdie repose sur une TSHus élevée et un taux de T4L bas.
Le diagnostic étiologique est établi par :
Le
dosage des anticorps anti-TPO
L’échographie cervicale mais il n’y a pas d’indication à la scintigraphie
D’autres
anomalies, telles qu’une anémie, une hypercholestérolémie, une élévation des
CPK, une hyponatrémie, peuvent être mises en évidence selon le contexte.
2.4. Traitement
2.4.1. Principes généraux
Les
objectifs du traitement sont variables en fonction de l’âge.
Le
traitement va permettre la disparition des signes cliniques et la normalisation
de la TSH.
C’est
un traitement à vie.
Pour
ce faire le traitement sera mise en place à posologie
croissante avec une
augmentation de l’hormonothérapie par paliers de 25mg, sauf
après thyroïdectomie.
Chez
sujets à risque un contrôle ECG sera réalisé et une couverture par bêtabloquants
considérées.
2.4.2. Les présentationS
Levothyrox® cp à 25, 50, 75, 100, 125, 150 175, 200 µg
L Thyroxine® cp à 100 µg ; suspension : 1 goutte = 5 µg
EuthyraL® cp =
LT4:100µg + LT3:20µg
Cynomel® (T3) = cp à 25 µg
2.4.3. Le suivi du traitement
Il implique une surveillance clinique, un dosage de la TSH 6 à 8 semaines après l’adaptation.
Il faut savoir que les besoins en hormones, normalement de 1.6 à 1.7 µg/kg/j peuvent varier dans certaines circonstances qui doivent être prises en compte
· Le poids
· Lors de la grossesse
· L’association avec certaines hormones comme les œstrogènes
· La prise de pansements digestifs ou d’IPP, la thérapie martiale, le calcium, le magnésium, la colestyramine, des inducteurs enzymatiques, comme l’amiodarone
· Certaines maladies digestives, gastrite atrophique, maladie cœliaque
2.5. Quelques cas particuliers
2.5.1. Thyroidites d’Hashimoto
C’est une
thyroïdite chronique auto-immune dont la première description est attribuée à
Hashimoto, en 1912.
La
définition clinique classique correspond à l’existence d’un goitre avec
présence d’anticorps antithyroïdiens et le plus souvent d’une hypothyroïdie.
Certains patients peuvent cependant être euthyroïdiens. L’autre forme clinique
principale de la thyroïdite auto-immune est la forme atrophique.
La
prévalence de la maladie dépend des critères de définition. Sur des critères
anatomopathologiques (infiltration lymphocytaire de la thyroïde à l’autopsie),
certaines études ont retrouvé un petit nombre de foyers de thyroïdite chez 45 %
des femmes et 20 % des hommes.
Elle
affecte la femme de la cinquantaine et peut se présenter sous différentes
formes, les deux principales étant la forme goitreuse et la forme atrophique.
Le statut
thyroïdien est lui aussi variable, allant de l’euthyroïdie à l’hypothyroïdie
très fréquente au cours de l’évolution naturelle de la maladie. Une minorité de
patients (5 %) peut présenter une thyrotoxicose destructrice à la faveur d’une
poussée de thyroïdite auto-immune subaiguë ou de surcharge iodée « hashitoxicose »,
proche de la thyroïdite silencieuse.
L’échographie
thyroïdienne retrouve un goitre ou une thyroïde atrophique, avec des plages
hypoéchogènes diffuses dans l’ensemble du parenchyme, pouvant donner un aspect
de pseudo-nodules.
2.5.2. Hypothyroidies infra-cliniques: Insuffisances de réserve
Elles
affectent de 10 à 20% des femmes après 50ans.
Dans
ce cas la T4L est normale, la TSH est légèrement élevée. La valeur des ACAT est
prédictive.
Annexes – Arbres
Décisionnels
HYPERTHYROÏDIE
Hypothyroïdie
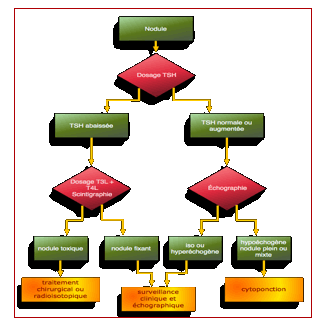
Annexes – découverte d'un nodule thyroïdien
(A la palpation ou à l’occasion d'un examen Doppler carotidien)
Annexes THYROÏDITES
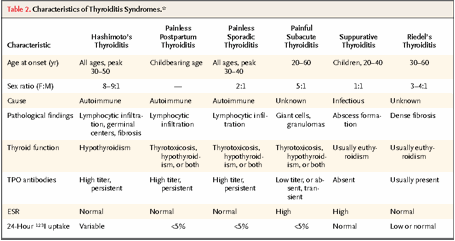
Source: NEJM
3003;348(26) 2646-55
Réunion de Concertation Pluridisciplinaire « THYROIDE »
Objectifs
Définir, sous la coordination d’un Endocrinologue référent, des conditions de prise en charge optimale des patients porteurs d’une pathologie thyroïdienne.
Revaloriser les structures de soins existantes au sein de l’établissement, impliquées dans la prise en charge de la pathologie thyroïdienne, par la création d’une la filière « Pathologie thyroïdienne » au sein d’un réseau ville-hôpital, l’amélioration de la communication autour de ces structures et de l’offre de soin.
Objectif quantifié: Atteindre le niveau d’activité chirurgicale de 2007, et réactiver la consultation pour pathologie thyroïdienne
Moyens mis en œuvre:
Développer la consultation:
· Mise en place une consultation dédiée à la 1ere consultation pour pathologie thyroïdienne, afin de raccourcir les délais d’attente.
· Communiquer et faciliter, à l’intérieur de l’établissement et aux médecins de ville, la prise de RDV en consultation et aux examens complémentaires.
Sensibiliser les praticiens de l’établissement à l’existence de cette filière :
· Impliquer les médecins partenaires de cette prise en charge par un travail en équipe et une coordination autour du patient (RCP mensuelles)
· Recueillir, communiquer et rendre accessible en temps utile les informations nécessaires aux décisions, à la continuité des soins et à l’évaluation de leur qualité.
Participants aux RCP
Dr F. BELOTTE: Praticien responsable du pôle UMA
Dr C. DELAFOSSE : Praticien responsable du pôle Aéro-digestif
Dr S. BLANGY: Chef du Service Radiologie
Dr J.B. BELLOC et S. DHOUIB : Chirurgie ORL
Dr N.EL ARBI et M.SBAI : Chirurgie Viscérale
Dr E. AUBERGER et L.FERKDADJI : Anatomo-pathologistes
Dr A.LADOUANI : Oncologie
Dr D.RIPOLL : Endocrino-Diabétologie de Ville
Dr K.LACHGAR : Diabétologie
Dr C. FAREZ: Endocrino-Diabétologie
Dr L. KOUIRI: Endocrino-Diabétologie
Renseignements Utiles :
Médecin coordinateur des RCP Thyroïde
Dr C. FAREZ (PH - Endocrino-Diabétologie-Maladies métaboliques cherifa.farez@ch-simoneveil.fr
Cytoponction :
A l’aveugle pour les nodules palpables: Dr C. FAREZ
Echo guidée :Drs S. BLANGY et A.CHEKROUN, Radiologues
Respectivement Vendredi (Montmorency) et Lundi Matin (Eaubonne)
Prise des RDV au 01 34 06 6510 (Eaubonne) ; 6520 (Montmorency)
Chirurgie
Drs N.EL ARBI et M.SBAÏ : Chirurgie viscérale ; Drs J.B. BELLOC et S. DHOUIB : Chirurgie ORL
Consultations Endocrinologie:
Dr C. FAREZ : Mardi Après midi (Montmorency) Jeudi Matin (site Eaubonne) ; Mercredi Matin (site Eaubonne - 1ére CS thyroïde uniquement)
Dr L. KOUIRI: Lundi et Vendredi Après midi (site Eaubonne)