Douleurs abdominales, troubles digestifs, pleurs chez le nourrisson et le jeune enfant
D’après un exposé du Dr Mariana Englender Pédiatre (Hôpital de Pontoise)
DPC du 6 décembre 2012
1. Plan
Douleurs abdominales
Pathologies associées
- Appendicites
- Torsion du cordon
- Invagination aiguë
- Constipation
- Allergie aux protéines du lait de vache
- Coliques du nourrisson
2. Douleurs abdominales (DA)
2.1. Le contexte
L’anamnèse est souvent difficile chez le jeune enfant et l’examen clinique doit être rigoureux. Le bilan paraclinique n’est pas systématique mais orienté par la clinique.
L’urgence est le
plus souvent chirurgicale mais la fréquence est médicale.
Il faut penser à rechercher les causes extradigestives notamment en cas de contexte fébrile associé.
Contrairement aux dogmes anciens, une prise en charge antalgique rapide ne masque pas les signes abdominaux ou généraux et elle permet d’aborder l’examen de l’enfant dans de meilleures conditions.
Les DA aiguës parfois associées à d’autres symptômes, relèvent d’une cause précise médicale ou chirurgicale.
Les DA chroniques (ou récidivants) pour lesquelles la consultation est souvent à distance des premiers symptômes sont plus difficile à cerner, sur le plan de l’étiologie.
Il faut rechercher avant tout des signes de gravité et traiter ainsi d’éventuelles situations d’urgence.
Ensuite, il est important de réaliser une enquête étiologique structurée, afin de pouvoir assurer une prise en charge thérapeutique spécifique.
2.2. Les douleurs d’origine organiques
2.2.1. L’examen
Il recherche :
· Une localisation précise , une irradiation +++
· L’existence ou non d’un rythme continu
Il permet de préciser l’horaire : diurne et surtout nocturne et son retentissement sur l’état général.
Il permet d’évaluer si l’abdomen est anormal ou non.
2.2.2. On s’oriente vers une urgence chirurgicale…
Elle est évoquée devant une douleur continue et tenace qui réveille l’enfant et est localisée. Elle peut être associée à :
· Un syndrome occlusif
· Une hémorragie digestive qui sera authentifiée par un TR
· Un examen de l’abdomen anormal
2.2.3. On s’oriente vers une urgence médicale…
Le tableau est alors souvent celui d’une AEG associée à des vomissements accompagnés ou non d’une déshydratation. Ile peut s’accompagner d’une dyspnée, d’un syndrome polyuro-polydipsique, d’un sepsis, voire des troubles de conscience.
2.2.4. Le bilan
L’anamnèse précise :
· Les antécédents chirurgicaux et familiaux
· L’âge, le sexe, l’existence d’un terrain particulier
· L’existence ou non d’un syndrome polyuro-polydipsique
· La présence de vomissements bilieux
· L’existence d’une dyspnée
L’examen clinique comporte :
· La recherche d’une défense abdominale
· Un examen des orifices herniaires et des testicules
· Une auscultation pulmonaire et l’évaluation de la fréquence respiratoire
· La recherche d’un purpura
2.2.5. Pas d’examen complémentaires à titre systématique…
2.2.5.1. La biologie
En fonction de l’examen clinique et de l’anamnèse, on pourra demander :
· Un bilan infectieux
· Un ionogramme sanguin
· Un « Dextro », BU
· Les transaminases, la lipase, le β-hCG
2.2.5.2. L’imagerie médicale
L’échographie
abdominale
Elle est recommandée en cas de suspicion d’appendicite, d’invagination aiguë ou de douleurs abdominales nocturnes ou récidivantes.
Un
abdomen sans préparation (HAS 2008)
Il est recommandé en face de vomissements bilieux, d’une exacerbation d’une maladie inflammatoire chronique intestinale (MICI). En seconde intention, s’il est jugé nécessaire par le radiologue.
Une Rx
thoracique
Elle est recommandée face à une polypnée fébrile
2.2.6. En résumé
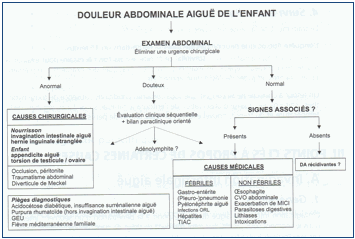
2.3. Les douleurs abdominales récidivantes
2.3.1. Le contexte
Il faut alors rechercher des arguments en faveur
· D’une colopathie fonctionnelle
· De coliques simples du nourrisson
· D’une constipation
· D’une allergie aux protéines du lait de vache (APLV)
· D’une fièvre méditerranéenne familiale (FMF)
· D’une maltraitance
2.3.2. La prise en charge spécifique
Un traitement spécifique si une cause précise est retrouvée.
Une courte hospitalisation avec surveillance étroite est parfois nécessaire. Un retour au domicile est possible dans les conditions suivantes :
· L’absence d’hypothèse chirurgicale
· Un entourage familial fiable
· Une apyrexie
· Un transit intestinal
Une nouvelle consultation est à programmer devant la persistance des symptômes.
3. Les Pathologies associées
3.1. Appendicite aiguë
3.1.1. Généralités
Le diagnostic est souvent difficile. Il se pose entre 6-12 ans et est rare avant 3 ans.
La symptomatologie reflète souvent les formes anatomiques
· Rétro-caecale : douleur FID sans défense, psoïtis
· Sous-hépatique : douleur de l’hypocondre droit
· Pelvienne : douleur sus-pubienne, signes fonctionnels urinaires, ténesme
· Méso-cœliaque : syndrome occlusif fébrile précoce
3.1.2. Le diagnostic positif
L’examen clinique reste l’élément clé…
L’hyperleucocytose a une spécificité faible. L’élévation de la CRP est retardée.
L’échographie abdominale est le meilleur examen. Le scanner abdomino-pelvien n’est indiqué que dans les formes atypiques et chez les enfants obèses.
3.1.3. Les Pièges diagnostiques
3.1.3.1. Les enfants moins de 3 ans
Ils représentent 3 % des cas.
La symptomatologie est alors dominée par une diarrhée aiguë fébrile.
Elle peut être masquée par une antibiothérapie prescrite pour suspicion d’infection ORL. Dans ce cas, le diagnostic est encore plus difficile.
La présence d’une péritonite est fréquente
3.1.3.2. Les enfants obèses
Le diagnostic est plus difficile et faut avoir recours à des examens d’imagerie médicale. L’avantage est alors au scanner sur l’échographie.
Les durées opératoires et d’hospitalisation sont plus longues.
3.2. Torsion du cordon spermatique
La symptomatologie est dominée par l’existence d’une douleur aiguë inguinale avec bourse vide. Elle est souvent rapportée à un pseudo-traumatisme.
L’enfant est apyrétique et présente souvent des nausées ou des vomissements.
Le traitement est chirurgical.
3.3. Invagination intestinale aiguë
3.3.1. Deux formes
La forme primitive est la plus fréquente. Elle se voit de l’âge de 3 mois à 2 ans avec un pic à 9 mois.
Elle touche les garçons et à une prédominance automno-hivernale
Les formes secondaires se rencontrent dans un contexte de PR, de mucoviscidose ou de tumeurs. Elles peuvent accompagner une diverticulite de Meckel.
3.3.2. La symptomatologie
Elle est dominée par des crises abdominales paroxystiques avec périodes d’accalmie.
Les douleurs abdominales évoluent dans un contexte d’’hypotonie, de pâleur et de rectorragies (TR), de vomissements et de refus alimentaire.
3.3.3. Le bilan et le traitement
L’échographie confirme le diagnostic.
Le traitement de première intention est un lavement opaque thérapeutique sous contrôle scopique pour les formes non compliquées.
Le traitement chirurgical n’est indiqué qu’en seconde intention, en cas d’échec du lavement thérapeutique, environ 10% des cas ou de complications.
3.4. Constipation
3.4.1. Le contexte
Elle est liée soit à un trouble de la propulsion colique soit à un trouble de l’évacuation rectale qui est le cas le plus fréquent chez l’enfant. Il faut rechercher une cause organique (5%) en cas des signes d’appel.
L’évolution des formes sévères chroniques peut aboutir à une encoprésie
3.4.2. Le bilan…
Il s’agit, souvent, d’un nourrisson de moins de 18 mois et chez lequel il y a eu un retard émission de méconium.
Dans tous les cas une enquête alimentaire est nécessaire. L’examen clinique recherchera l’existence
· D’un météorisme abdominal
· D’un fécalome
· De fissures anales
· De l’état nutritionnel et d’un éventuel impact sur la croissance
Les examens complémentaires ont pour objectif :
- D’évaluer le degré de rétention par un ASP
- De rechercher une cause organique :
- Hypothyroïdie : bilan thyroïdien
- Une mucoviscidose
- Une maladie de Hirschprung
3.4.3. Conduite à tenir
3.4.3.1. Point important…
Il ne pas banaliser la constipation car elle peut induire des lésions organiques, comme des fissures anales et/ou un prolapsus. Elle peut aussi être source d’un retentissement psychologique avec pérennisation des troubles.
3.4.3.2. Des règles hygiéno-diététiques
Elles sont à promouvoir systématiquement :
· L’apprentissage de l’exonération.
· Une hygiène défécatoire.
· L’arrêt des médicaments constipants si possible.
· Des boissons abondantes, des fibres et la correction d’éventuelles erreurs diététiques
3.4.3.3. Les traitements médicamenteux
L’évacuation préalable de la stase rectale est un préalable incontournable.
La prévention de la ré-accumulation des selles passe par la mise en œuvre d’un traitement de fond prolongé (prescription 1 et 2 mois, voire plus) et à doses suffisantes.
Il comporte des laxatifs à base de PEG.
Son efficacité est à réévaluer après 1 ou 2 mois de traitement.
En cas de persistance de la symptomatologie malgré un traitement bien conduit et à doses optimales doit faire rechercher une cause secondaire.
3.4.4. Allergie aux protéines de lait de vache (PLV)
(Recommandations du Comité de Nutrition de la Société
Française de Pédiatrie http://www.sfpediatrie.com/groupes-de-specialites/gfhgnp/comite-de-nutrition.html )
3.4.5. Le contexte
Les allergies alimentaires sont 2 à 3 fois plus fréquentes chez l’enfant que chez l’adulte. L’incidence des allergies aux protéines de lait de vache est estimée à 2 %.
C’est souvent la première manifestation de la maladie allergique. Le diagnostic doit être affirmé par l’épreuve d’éviction/réintroduction.
La guérison spontanée est fréquente mais pas toujours complète. L’apparition d’une tolérance se situe, en général, entre les âges de 1 et 2 ans.
3.4.6. Les manifestations
Elles sont d’une grande variabilité et on peut ainsi observer :
· Une dermatite atopique, une urticaire
· Des symptômes digestifs variables
· Rarement un choc
Les symptômes digestifs peuvent comporter :
· Une diarrhée chronique avec un retentissement pondéral
· Une diarrhée aqueuse glairo-sanglante
· Un tableau de malabsorption, avant l’introduction du gluten
· Des douleurs abdominales avec des pleurs fréquents
· Un RGO
· Des difficultés d’alimentation
3.4.7. Le Diagnostic
Il se base sur
L’épreuve d’exclusion/réintroduction
Les tests cutanés
· Un prick-test pour tester l’hypersensibilité immédiate
· Un patch-test (Diallertest™) pour évaluer l’hypersensibilité retardée
Des tests biologiques
· Le dosage des IgE spécifiques (RAST) alimentaires (Trophatop™ test qualitatif de dépistage de l'allergie alimentaire) IgE spécifiques du mélange FX5 (blanc d'œuf, lait de vache, morue, arachide, soja, blé)
· Des RAST alimentaires spécifiques.
3.4.8. Conduite à tenir
3.4.8.1. Le régime d’exclusion
Une éviction de protéines de lait de vache est nécessaire jusqu’à l’âge de 9 à 12 mois.
La présence de protéines de vaches est indiquée sur l’étiquetage : PLV, caséine, caseinates, lactosérum, petit lait, lactalbumine, sérumalbumine*.
Les enfants allergiques à la sérumalbumine bovine, soit 13 à 20 % d’APLV sont aussi allergiques à la viande de bœuf et veau.
*Cercle
d’investigations clinique et biologiques en allergologie alimentaire
(CICBAA) : http://www.cicbaa.com
3.4.8.2. L’allaitement maternel
Il comporte des protéines étrangères en faibles quantités. En cas de manifestations allergiques malgré l’allaitement maternel, un régime d’épreuve strict chez la mère pendant 2 à 3 semaines est à mettre en place. Deux cas de figures se présentent :
· La mesure est inefficace : arrêt et rechercher une autre pathologie
· La mesure est efficace : tentative d’élargissement du régime maternel
3.4.8.3. L’alimentation avec des substituts de lait
Les
hydrolysats extensifs (eHF) des protéines du lait de vache
Ils sont tous dépourvus de lactose, sauf le Galliagène®
· Les hydrolysats de caséine : Nutramigène®, Pregestimil®, Allernova®
· Les hydrolysats des protéines solubles du lait de vache : Pepti-Junior®,Alfaré®, Galliagène®
Les
hydrolysats des protéines de riz
Ils sont enrichis en lysine, en thréonine et en tryptophane. Leur tolérance est bonne chez 90% des enfants souffrant une APLV. (Reche M, Pascual C, Fiandor A 2010)
Les
préparations à base de protéines de soja.
Ils sont enrichis en méthionine, en carnitine, en fer et en zinc.
Elles contiennent des phytates, de l’aluminium, des phyto-estrogènes dont les effets ne sont pas encore connus chez l’enfant. Elles ne sont pas indiquées avant 6 mois
Les
préparations à base d’acides aminés
Elles sont dénuées de protéines et indiquées lors de la persistance des symptômes sous eHF notamment en cas de gastro-enterocolo-proctite avec retard de croissance, d’eczéma atopique sévère ou de symptômes lors de l’allaitement exclusif.
3.4.8.4. La réintroduction des PLV
La réintroduction doit être réalisée en milieu hospitalier et se poursuivre à domicile.
· En cas d‘APLV précoce, non IgE dépendante avec manifestations digestives, elle peut se faire vers l’âge de 9 mois.
· En cas d’APLV tardive, IgE dépendante avec manifestations cutanées, elle n’est pas recommandée avant l’âge d’un an
Si les signes cliniques réapparaissent lors de l’augmentation progressive des PLV, il n’y a pas de retour et le régime d’exclusion stricte doit être poursuivi.
Plusieurs travaux montrent que le maintien des PLV dans l’alimentation à une dose tolérée facilite l’acquisition de la tolérance. Une fois la tolérance obtenue la prise régulière est nécessaire à son maintien.
3.4.8.5. Les produits inappropriés
Les laits d’autres mammifères ont une composition inadaptée sur le plan nutritionnel pour les nourrissons allergiques ou non.
Les jus de riz, d’amande, de coco, châtaigne sont à proscrire en raison d’un risque accru de Kwashiorkor et de rachitisme nutritionnel.
3.4.8.6. Les risques nutritionnels
Une dénutrition peut être la conséquence d’un régime d’élimination non contrôlé, inadapté ou excessif. Il est plus élevé en cas de poly-allergie alimentaire. Il est majoré également si association à un asthme.
Il faut veiller à un apport suffisant en Ca++.
Il faut savoir que l’efficacité nutritionnelle des eHF et PAA à été beaucoup moins évaluée que leur tolérance clinique.
3.4.9. La prévention primaire
Elle concerne tous les nouveau-nés ayant un des parents atopique.
Il est alors de recommander un allaitement maternel exclusif. L’alternative est l’utilisation d’un lait hypoallergénique.
3.5. Reflux Gastro ŒSOPHAGIEN (RGO)
3.5.1. Le consensus de Montréal*
C’est le passage du contenu gastrique dans l'œsophage. Il est fréquent, voire physiologique avant l'âge de 2 mois, évolue le plus souvent vers la guérison avec l'acquisition de l'orthostatisme. Avant l’âge de 6 mois, il faut éliminer une suralimentation (>120 ml/kg/j
Le RGO-maladie est présent lorsque le reflux du contenu gastrique provoque des symptômes ou des complications.
(*Am J Gastroenterol. 2006 Aug;101(8):1900-20;
quiz 1943)
3.5.2. Le RGO Acide Pathologique
La distinction entre RGO physiologique et pathologique n’est pas toujours simple en pratique.
L’œsophagite est associée à des signes comme des pleurs, une agitation, un refus des biberons ou une prise de poids insuffisante.
Le diagnostic est confirmé par une fibroscopie oeso-gastro-duodénale.
3.5.3. Les manifestations cliniques
Les manifestations ORL sont fréquentes et peuvent se décliner en
· Une dyspnée laryngée, une dysphonie.
· Des rhinopharyngites ou otites à répétition
· Des érosions dentaires.
Les manifestations pulmonaires peuvent, en particulier, s’accompagner
· D’une toux chronique, notamment nocturne
· De bronchiolites ou pneumopathies récidivantes
Les malaises se présentent sous forme d’une perte de contact avec pâleur et cyanose, accompagnés d’une hypotonie, voire d’une apnée et/ou d’une bradycardie.
|
Avant 2-3 mois |
· Formes digestives le plus souvent · Formes hémorragiques avec hématémèse précoces dans les premières heures de vie · Malaises++ |
|
De 3 mois à l'âge de la marche |
· Formes digestives (80% · Formes respiratoires (20%) |
|
Au delà de l'âge de la marche (15-18 mois |
· Formes digestives · Formes respiratoires chroniques |
3.5.4. La prise en charge thérapeutique
Elle comporte
Une protection de la muqueuse œsophagienne contre l’acidité gastrique
La prévention du reflux de liquide gastrique dans l’œsophage.
Une aide à la vidange gastrique.
3.5.4.1. Les mesures hygiéno-diététiques
Tout d’abord il faut réassurer les parents.
Il peut être utile de préconiser une position en décubitus dorsal à 30-40°dans un harnais
Un fractionnement des repas et un respect des quantités recommandées pour l'âge est une mesure importante à faire respecter par les parents
L’épaississement du lait artificiel est parfois une mesure suffisante (Gélopectose®, Gumilk®, Magi mix®).
3.5.4.2. Les inhibiteurs de la pompe à protons
Les indications de choix sont la présence d’une œsophagite érosive ou la présence d’un RGO acide pathologique.
Ils s’administrent en une seule prise avant le premier repas de la journée, oméprazole et esoméprazole, 1 mg/kg/jour, par exemple.
L’activité se manifeste entre le 3ème et le 5ème jour de traitement.
3.5.4.3. Les autres médicaments
Le métoclopramide (Primperan®) est CI chez les moins de 18 ans (AFSSAPS 2012).
Les antiacides (Ulcar®, Gaviscon®) ont une efficacité contestée.
La dompéridone (Motilium®, Pérydis®) est inefficace.
3.6. Coliques du nourrisson
3.6.1. Le contexte
Elles se caractérisent par une survenue paroxystique associée à des pleurs prolongés et des phases d’agitation.
Elles sont classiquement définies par la règle des 3 de Wessel : pleurs pendant plus de 3 heures par jour, plus de 3 jours par semaine, et plus de 3 semaines.
Elles affectent les nourrissons de moins de 4 mois, il n’y a pas d’arguments en faveur d’une organicité et elles sont totalement bénignes.
Le plus souvent, elles s’inscrivent dans un contexte familial particulier :
· Mère entre 30 et 34 ans. Premier enfant.
· Catégorie socioprofessionnelle élevée.
· Source de sentiments d’incompétence parentale
· Dépression maternelle et maltraitance
3.6.2. La ou les causes…
Elles sont difficiles à élucider car leur origine est souvent multifactorielle. Les hypothèses actuelles orientent vers :
· Une intolérance au lactose
· La présence de troubles de la motricité intestinale
· Un RGO
· Des secrétions inappropriées des hormones digestives
· Un déséquilibre de la flore bactérienne intestinale
· Une hypersensibilité alimentaire
· Des troubles du comportement alimentaire
· Des facteurs psychologiques
3.6.3. Quels traitements pour les coliques du nourrisson ?
La revue de la littérature* permet de proposer plusieurs options thérapeutiques :
· Une substitution du LV par eHF
· Une phytothérapie a base de fenouil
· L’introduction de probiotiques : Lactobacillus reuteri.
Ces options
s’accompagnent d’une réassurance et de conseils hygiéno-diététiques, en particulier
une limitation des stimulations autour de l’enfant.
(*Bruyas-Bertholon,Lachaux, Letrilliart et al 2012. La
Presse Médicale)
3.6.4. « Excessive infantile crying »
3.6.4.1. Le contexte
La définition du caractère « excessif »* peut être précisé en utilisant la règle des 3 : plus de 3 heures par jour, plus de 3 jours par semaine, depuis au moins 3 semaines, ou par le ressenti des parents devant ces pleurs prolongés et répétés. La première étape diagnostique sera différencier pleurs habituels et pleurs excessifs.
On ne devrait parler de coliques du nourrisson que devant un tableau précis : enfant algique au faciès érythrosique, les poings serrés, le front plissé, les cuisses repliées sur un abdomen ballonné, avec des émissions répétées de gaz. Ces pleurs connaissent une acmé vespérale, sont hyperphoniques et ne cèdent pas avec l’alimentation.
(T long J Child Health Care. 2001
Fall;5(3):111-6)
3.6.4.2. La base physiopathologique et ses conséquences
Cette entité est sous-tendue par une anomalie physiologique affectant le SNA. Il est responsable d’une altération dans sa réponse à une stimulation normale. Dans ce contexte, une fois que l’enfant commence, à pleurer, il a de grandes difficultés à s’arrête.
Il se retrouve, plus volontiers :
· En cas de bas poids de naissance
· Dans un contexte comportemental de l’enfant et de réponse maternelle
· Plus rarement, de pratiques inadaptés des parents