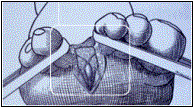
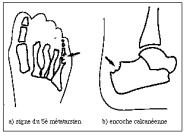
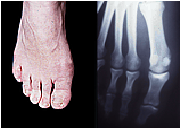
3.5. Diagnostic différentiel Maladie de Olier (exostoses multiple 3.6. La radiographie Avant-pied normal et sa radiographie 4
4 Les sésamoïdes (deux taches blanches) sont cachés derrière le premier métatarsien 4 Avant-pied porteur d’un hallux valgus 4 Le gros orteil est dévié en dehors 4 La « bosse » ou « oignon » est formée par le sommet de l’angle entre le premier métatarsien dévié en dedans, et le gros orteil déporté en dehors 4 Le sésamoïde externe apparaît entre les deux métatarsiens 3.7.
Technique chirurgicale de correction des déformations 3.7.1.
Les sujets à risque 4 Obèses 4 Maladie veineuse 4 Les séquelles de la chirurgie du pied 3.7.2. Le principe essentiel C’est de ne pas se contenter de “ raboter la bosse”, mais de s’attaquer à la cause, c’est à dire réduire l’angle métatarso-phalangien. Pour cela il faut ramener la premier métatarsien sous le second, et aligner la phalange du gros orteil dans son prolongement.
3.7.3. Les différentes techniques « anciennes » 4 Opération de Mayo : réséquer la tête du métatarsien 4 Opération de Keller : opération de sauvetage 4 Opération de Mac Bride : contre indiqué en cas d’orteil long 4 Opération de Petersen : enlève le sésamoïde et rapproche’ M1/M2 3.7.4. Les techniques modernes le « Scarf »
Le
levé précoce avec le port de chaussures spécifiques Le matériel d’ostéosynthèse (vis ou agrafes), nécessaire n’est retiré que s’il entraîne une gêne et seulement après un an 3.7.5. Intervention de Lapidus Elle
consiste en une arthrodèse M1 et 1er cunéiforme associé à un geste sur la
phalange. 3. Orteils en griffe et pied rond antérieur
Ces déformations sont la conséquence de l’ hallux valgus, par perte d’appui du premier métatarsien et déviation du gros orteil. 4.1. Les griffes Elles touchent d’abord le deuxième orteil, qui peut être
le seul élément douloureux. Celui-ci a perdu Elles sont traitées par résection de la tête de la première phalange, la correction de la déformation permet au cor de disparaître. Ce traitement est rarement isolé (et dans ces rares cas l’intervention est faite en ambulatoire), mais la plus souvent associé à la correction de l’ hallux valgus. 4.2. Le pied
rond antérieur
Le traitement consiste en une ostéotomie de recul des têtes métatarsiennes avec fixation par une petite vis. Même si la douleur ne siège que sous un rayon, il sera le plus souvent nécessaire de faire des ostéotomies de plusieurs métatarsiens afin de rétablir un appui harmonieux de l’ensemble de l’avant-pied. Ce traitement sera associé à la correction de l’ hallux valgus. 4. Pathologie du 5ème rayon ou « bourgeonnette du 5ème métatarsien
Cette pathologie est corrigée par ostéotomie du cinquième métatarsien. Cette intervention peut être isolée ou associée à un traitement chirurgical de l’ hallux valgus 5. Hallux rigidus6.1. Pathogénie Cette pathologie est en relation avec une arthrose de l’articulation MP du gros orteil. Cette arthrose est, en général, isolée. Dans le cas d’orteils « longs » cette pathologie peut-être précoce : 20-25 ans. 6.2. Symptômes Elle est responsable de douleurs articulaires lors de la
marche et de conflits douloureux entre la saillie dorsale et la chaussure.
6.3. Traitement Le traitement chirurgical consiste : 4 Au début, en une ostéotomie raccourcissante de la première phalange et parfois une ostéotomie du premier métatarsien 4 Pour les lésions sont évoluées avec forte limitation de la mobilité du gros orteil, une arthrodèse est pratiquée avec résection de saillies osseuses. Différentes prothèses ont été proposées 4 Prothèse siliconée de Swanson qui peut se compliquer d’une synovite et d’une lyse osseuse 4 Prothèse avec glissement qui a la réputation d’être instable 4 Prothèse avec interposition (bouton/cupule) 6.4.
Suites opératoires La marche est reprise normalement sans gêne et le chaussage peut se faire de façon variée : du talon plat jusqu’ à 4 cm 6. NÉVROME de Morton7.1. Définition
La pathogénie est en relation avec une compression du nerf par les deux têtes des métatarsiens. 7.2. Le diagnostic Il est clinique. La palpation du pied retrouve un point douloureux précis
entre deux orteils et la pression latérale sur le pied réveille la douleur. Le bilan complémentaire
est basé sur l’échographie et non sur l’IRM. 7.3.
Le traitement 7.3.1.
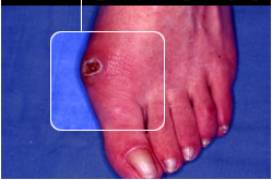
Les infiltrations Il s'agit d'une injection de corticoïde à proximité du névrome. En cas de récidive une nouvelle infiltration est possible. Classiquement, il ne faut jamais faire plus de 3 infiltrations au même endroit 7.3.2.
La chirurgie Deux règles générales : il ne faut pas opérer : 4 Les névromes qui ne font pas mal 4 Deux névromes contigus (troubles sensitifs étendus et non acceptables).
L’intervention
consiste, sous anesthésie locorégionale, à enlever le névrome. L'incision
entre les orteils laissera une cicatrice peu visible. La marche est possible dès le lendemain de l'intervention mais le pansement gênera le chaussage pendant 15 jours à trois semaines. 7. Le PIED rhumatoïde
Les autres rhumatismes inflammatoires chroniques peuvent atteindre le pied, comme la spondylarthrite ankylosante et le rhumatisme psoriasique. Des
solutions chirurgicales sont envisageables. Elles peuvent largement
améliorer la qualité de vie des patients. 8. PROTHÈSE de chevilleLe
recul est maintenant satisfaisant. Le succès dépend de la sélection précise
des indications et des patients.
|

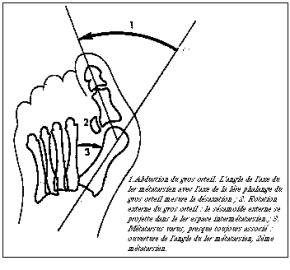 Une
augmentation du valgus de la 1ère phalange sur le 1er métatarsien et un
métatarsus varus
Une
augmentation du valgus de la 1ère phalange sur le 1er métatarsien et un
métatarsus varus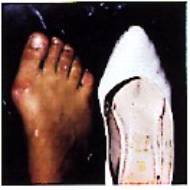 La
prédisposition congénitale : tendance familiale à la déformation en
hallux valgus (30%), sans que ce facteur soit strictement héréditaire
La
prédisposition congénitale : tendance familiale à la déformation en
hallux valgus (30%), sans que ce facteur soit strictement héréditaire 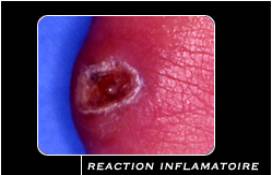
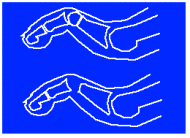
 Le gros orteil
est pratiquement dans le prolongement du métatarsien
Le gros orteil
est pratiquement dans le prolongement du métatarsien 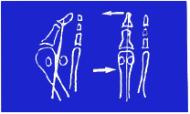
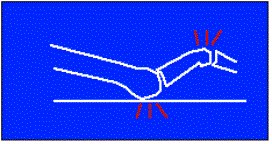
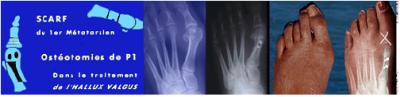 Pour parvenir réduire
l’angle métatarso-phalangien, l’intervention consiste en une ostéotomie de
translation du premier métatarsien, dont les deux fragments vont glisser
l’un sur l’autre et seront fixés par deux vis.
Pour parvenir réduire
l’angle métatarso-phalangien, l’intervention consiste en une ostéotomie de
translation du premier métatarsien, dont les deux fragments vont glisser
l’un sur l’autre et seront fixés par deux vis. 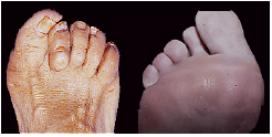
 sa place et le plus
souvent le traitement chirurgical nécessitera, en plus de la correction de
la déformation du deuxième orteil, le traitement de la cause, l’ hallux
valgus.
sa place et le plus
souvent le traitement chirurgical nécessitera, en plus de la correction de
la déformation du deuxième orteil, le traitement de la cause, l’ hallux
valgus.  L’appui qui n’est plus
assuré par le gros orteil et le premier métatarsien se reporte sur la
partie moyenne de l’avant-pied, source de douleurs plantaires. Un
traitement spécifique est nécessaire en association à la correction de l’
hallux valgus
L’appui qui n’est plus
assuré par le gros orteil et le premier métatarsien se reporte sur la
partie moyenne de l’avant-pied, source de douleurs plantaires. Un
traitement spécifique est nécessaire en association à la correction de l’
hallux valgus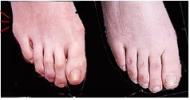 C’est la saillie
douloureuse de la tête du 5ème métatarsien, équivalent externe de l’ hallux
valgus que le rencontre dans les pieds triangulaires.
C’est la saillie
douloureuse de la tête du 5ème métatarsien, équivalent externe de l’ hallux
valgus que le rencontre dans les pieds triangulaires.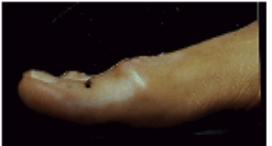
 C’est l’augmentation de volume
du nerf interdigital, le plus souvent ente 3ème et 4ème orteil, plus
rarement entre 2 et 3. Cette anomalie est responsable de douleurs très
aiguës survenant lors de la marche, obligeant parfois à se déchausser. Le
névrome de Morton rend le port de chaussures serrées intolérable, le
soulagement est souvent obtenu en se déchaussant et en massant les orteils
douloureux.
C’est l’augmentation de volume
du nerf interdigital, le plus souvent ente 3ème et 4ème orteil, plus
rarement entre 2 et 3. Cette anomalie est responsable de douleurs très
aiguës survenant lors de la marche, obligeant parfois à se déchausser. Le
névrome de Morton rend le port de chaussures serrées intolérable, le
soulagement est souvent obtenu en se déchaussant et en massant les orteils
douloureux.